LES TROUBLES HORMONAUX
LE SYSTÈME HORMONAL EST UN ENSEMBLE D’ORGANES SPÉCIALISÉS DANS LA PRODUCTION ET LA LIBÉRATION DE SUBSTANCES BIOLOGIQUEMENT ACTIVES (« HORMONES »).
Les hormones transmettent des signaux de régulation, par exemple du diencéphale vers les ovaires, qui à leur tour régulent l’utérus par le biais d’hormones. Pour la croissance et le développement pendant l’enfance, les organes producteurs d’hormones (« glandes ») suivants sont particulièrement importants : la thyroïde, les glandes surrénales, les testicules/ovaires et l’hypophyse.
LA THYROÏDE RÉGULE LE MÉTABOLISME
EN CAS D’HYPO- OU D’HYPERFONCTION DE LA THYROÏDE, UN TRAITEMENT EST RECOMMANDÉ.
La thyroïde se situe à l’avant du cou, juste en dessous du larynx. Elle se compose de deux lobes qui entourent la trachée en forme de fer à cheval. À taille normale, elle n’est pas palpable ; une augmentation de volume (appelée « goitre ») peut parfois être visible même sans palpation. La thyroïde produit les hormones iodées thyroxine (T4) et triiodothyronine (T3), qui jouent un rôle essentiel dans la régulation du métabolisme. Une quantité adéquate de thyroxine doit toujours être libérée dans la circulation sanguine afin d’adapter le métabolisme aux conditions extérieures.
HYPOTHYROÏDIE (INSUFFISANCE THYROÏDIENNE)
Il existe des formes congénitales et acquises d’hypothyroïdie. Toutes deux s’accompagnent de symptômes liés à un métabolisme fortement ralenti (p. ex. ralentissement de la croissance, diminution de la fréquence cardiaque, baisse des performances et de la concentration, constipation, prise de poids, sensibilité au froid et fatigue chronique). Les conséquences sont particulièrement graves dans la forme congénitale, relativement fréquente (environ 1 nouveau-né sur 4 000), qui, en l’absence de traitement, peut entraîner un handicap intellectuel sévère et un retard de croissance. C’est pourquoi tous les nouveau-nés sont dépistés dans le cadre du dépistage néonatal (test de Guthrie) et, si nécessaire, traités précocement par des hormones thyroïdiennes.
PLUS
Lorsqu’un traitement est instauré à temps et bien ajusté, les enfants concernés se développent normalement. Des formes acquises d’hypothyroïdie peuvent également survenir plus tard au cours de la vie. Le plus souvent, cela est dû à un apport insuffisant en iode (l’iode est un élément essentiel des hormones thyroïdiennes) ou à une inflammation de la thyroïde. Une production insuffisante de TSH par l’hypophyse peut également entraîner une hypothyroïdie (voir insuffisance hypophysaire)).
HYPERTHYROÏDIE (HYPERFONCTION THYROÏDIENNE)
Les hyperthyroïdies sont très rarement congénitales ; dans la plupart des cas, elles sont acquises et surviennent dans le cadre d’inflammations de la thyroïde (maladie de Basedow) ou en raison de ce que l’on appelle des « adénomes ». Les adénomes sont des nodules thyroïdiens qui ne sont plus soumis à la régulation de la TSH, mais produisent de la thyroxine de manière autonome et non contrôlée. Les symptômes possibles d’un métabolisme accéléré incluent une croissance accélérée, de l’agitation, une accélération du rythme cardiaque, une transpiration excessive, des tremblements, des diarrhées et une perte de poids.
PLUS
Le traitement repose le plus souvent sur des médicaments qui inhibent la production d’hormones thyroïdiennes. Dans de rares cas, une intervention chirurgicale ou un traitement à l’iode radioactif est nécessaire.
Une thyroïde augmentée de volume (goitre) peut être due à une hypo- ou une hyperfonction. Pour établir un diagnostic précis, en plus de l’anamnèse des symptômes, une prise de sang et une échographie sont nécessaires. Elles permettent également de déterminer avec précision la taille de la thyroïde.
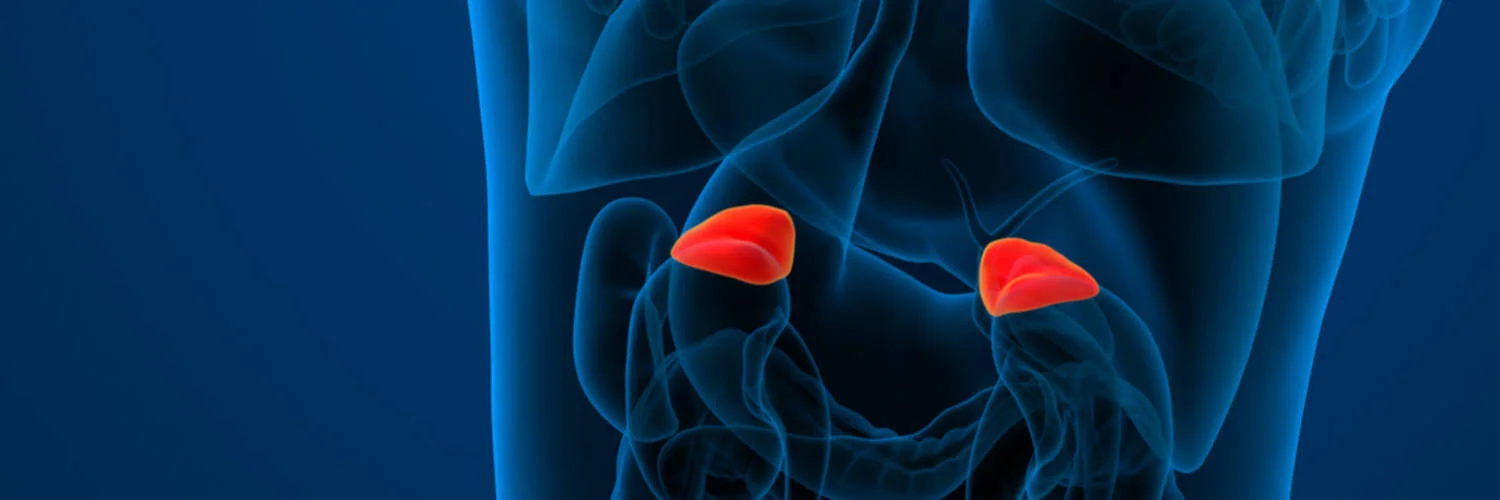
GLANDES SURRÉNALES
PRODUCTION D’HORMONES STÉROÏDIENNES DITES « STÉROÏDES » TELS QUE LE CORTISOL, L’ANDROSTÈNEDIONE ET L’ALDOSTÉRONE
Les glandes surrénales sont deux glandes situées au-dessus des reins, à droite et à gauche, et n’ont pas de lien direct avec la fonction rénale. Elles se composent du cortex surrénalien et de la médullosurrénale. La principale fonction du cortex surrénalien est la production d’hormones dites stéroïdiennes : des « hormones de stress » (p. ex. le cortisol), diverses hormones sexuelles (p. ex. l’androstènedione), ainsi que des hormones importantes pour l’équilibre en sel et en eau (p. ex. l’aldostérone). La sécrétion hormonale est en partie régulée par l’hypophyse.Hypophyse) mitgesteuert.
Dans les glandes surrénales, plusieurs intermédiaires (hormones) sont synthétisés et servent souvent à leur tour de point de départ pour de nouveaux produits. Différentes enzymes (catalyseurs) sont essentielles à la production de ces différentes hormones, car elles réalisent les réactions chimiques nécessaires. La médullosurrénale produit les hormones dites de fuite et d’alerte, l’adrénaline et la noradrénaline.
Lorsque les glandes surrénales ne fonctionnent pas normalement, il convient de distinguer entre
HYPERFONCTION DU CORTEX SURRENALIEN
Une production excessive de cortisol (syndrome de Cushing) peut résulter soit d’une surproduction de l’hormone de régulation ACTH (maladie de Cushing), soit d’une tumeur de la glande surrénale produisant des hormones. Les signes typiques incluent une prise de poids – en particulier au niveau du visage (« visage lunaire ») – avec un ralentissement de la croissance, des stries rouges larges au niveau de l’abdomen et des cuisses, une hypertension artérielle, une faiblesse musculaire et souvent une pilosité corporelle accrue.
HYPOFONCTION DU CORTEX SURRENALIEN
La maladie d’Addison est une affection du cortex surrénalien caractérisée par une diminution de la production des hormones cortisol et aldostérone. On parle également d’insuffisance surrénalienne. La cause la plus fréquente est une inflammation des glandes surrénales due à une réaction auto-immune. Pour des raisons encore mal comprises, le système immunitaire se retourne contre le tissu surrénalien et le détruit. En cas d’insuffisance surrénalienne évoluant lentement et de longue durée, on observe une perte d’appétit et des nausées, parfois accompagnées de vomissements, entraînant une perte de poids. Les patients sont très fatigués et leurs capacités physiques diminuent. La capacité de l’organisme à lutter contre les infections est également réduite. La tension artérielle est basse et, en raison d’un manque de sodium, une envie de sel est fréquente. On peut également observer une coloration brunâtre de la peau ou des cicatrices préexistantes.
Une destruction aiguë des glandes surrénales peut entraîner une « crise addisonienne » potentiellement mortelle.
Dans la maladie d’Addison, le déficit hormonal doit être compensé à vie par un traitement hormonal substitutif.
Dans le syndrome adrénogénital (hyperplasie congénitale des surrénales) la production de cortisol est insuffisante, tandis qu’en même temps—en quelque sorte comme une réaction de débordement—trop d’hormones sexuelles masculines sont produites.

TESTICULES / OVAIRES
LES GONADES INFLUENCENT DE MANIÈRE DÉCISIVE LE DÉVELOPPEMENT.
Eine verzögerte Pubertätsentwicklung kann eine Störung der Geschlechtsdrüsen als Ursache haben, sie kann aber auch einfach die Folge einer Verzögerung als Normvariante sein. Bei Jungen wie auch bei Mädchen gibt es «Spätzünder» oder «Spätentwickler», die später in die Pubertät kommen (oft berichten die Eltern ähnliches von sich selbst, siehe auch Pubertät). Durch eine körperliche Untersuchung inklusive Röntgenbild der Hand und je nach Situation auch eine Blutuntersuchung können wir klären, welche Ursache zugrunde liegt und ob eine Therapie notwendig ist.
Selon le sexe, il convient de distinguer entre
TROUBLES DE LA FONCTION TESTICULAIRE CHEZ LES GARÇONS
Chez le garçon, les gonades, c’est-à-dire les testicules, contiennent des tubes séminifères responsables de la production des cellules spermatiques (spermatozoïdes), ainsi que des cellules spécialisées (cellules de Leydig) qui produisent l’hormone sexuelle masculine (testostérone). Ces deux processus sont régulés par les hormones de contrôle LH et FSH sécrétées par l’hypophyse.
PLUS
La testostérone est particulièrement importante pendant la puberté pour le développement des caractères sexuels masculins, la poussée de croissance, la mue de la voix, le développement de la pilosité pubienne, axillaire et faciale, l’augmentation de la masse musculaire ainsi que la stimulation de la production de spermatozoïdes.
Les troubles de la fonction testiculaire peuvent affecter la production de spermatozoïdes, la production de testostérone ou les deux. Selon les cas, cela peut entraîner un développement incomplet des caractères sexuels masculins, un trouble du développement pubertaire et une infertilité.
Les causes peuvent inclure des lésions directes des testicules, des déficits enzymatiques congénitaux ou encore une sécrétion perturbée des hormones de régulation par l’hypophyse (voir syndrome de Klinefelter,, Syndrome de Kallmann).Sur le plan thérapeutique, les hormones sexuelles masculines doivent être substituées afin de permettre un développement pubertaire normal chez les adolescents.
TROUBLES DE LA FONCTION OVARIENNE CHEZ LES FILLES
Chez la fille, les organes génitaux comprennent deux ovaires (un ovaire indiqué dans le cadre rouge), les trompes de Fallope, l’utérus et le vagin. Dès la naissance, les ovaires d’une nouveau-née contiennent déjà des centaines de milliers de cellules germinales immatures, qui vont mûrir à la puberté. Les gonadotrophines stimulantes (LH, FSH) sécrétées par l’hypophyse ainsi que les hormones sexuelles féminines œstrogènes et progestérone produites par les ovaires jouent un rôle essentiel dans le développement pubertaire.
PLUS
La testostérone est également produite en petites quantités dans les ovaires (et dans les glandes surrénales). En plus du développement pubertaire, les hormones sexuelles féminines sont aussi importantes pour la croissance et la santé osseuse.
En cas de fonction ovarienne altérée, le développement pubertaire peut être incomplet ou absent selon le degré d’atteinte, ce qui peut entraîner une infertilité s’il n’est pas traité. Afin de permettre un développement pubertaire normal dans ce cas, les hormones sexuelles féminines doivent généralement être administrées selon un schéma précisément adapté à l’âge (voir également Syndrome de Turner).
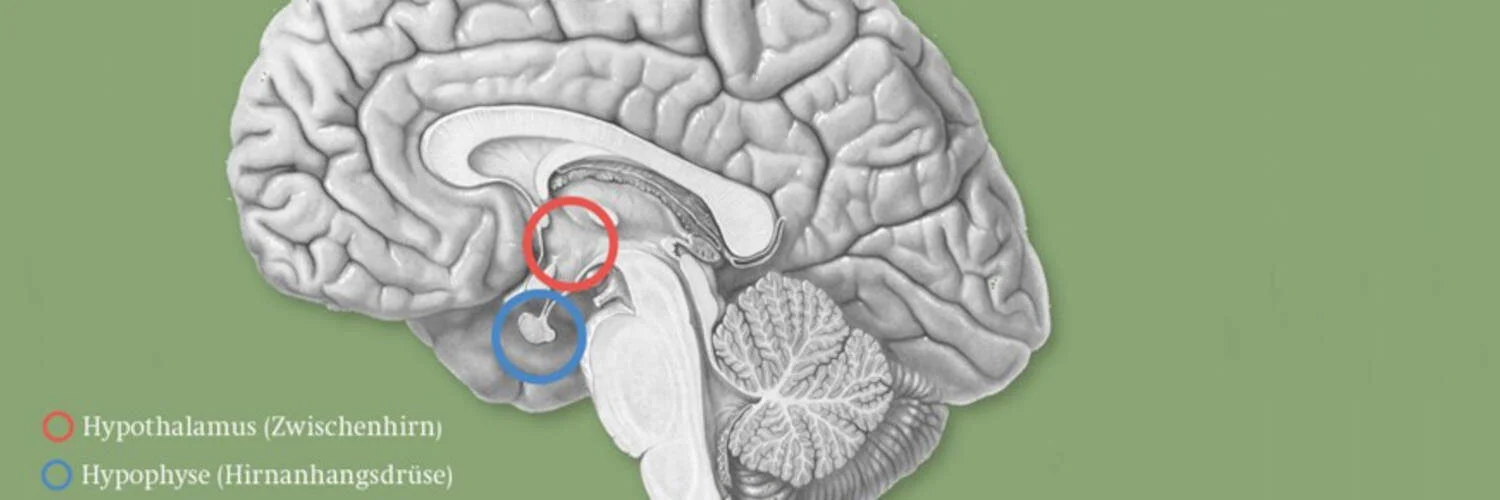
L’HYPOPHYSE (GLANDE PITUITAIRE)
LE CHEF DE TOUTES LES GLANDES ENDOCRINES
L’hypophyse (indiquée par le cercle bleu) est la glande maîtresse du système endocrinien. Elle est composée d’un lobe antérieur et d’un lobe postérieur. Le lobe antérieur produit des hormones qui régulent d’autres glandes de l’organisme : la TSH (hormone thyréostimulante) contrôle la fonction de la thyroïde, l’ACTH (hormone corticotrope) régule le cortex surrénalien, et les gonadotrophines LH (hormone lutéinisante) et FSH (hormone folliculo-stimulante) agissent respectivement sur les testicules et les ovaires. En outre, l’hormone de croissance et la prolactine sont produites. Le lobe postérieur produit principalement la vasopressine (hormone antidiurétique, ADH), qui régule à son tour la concentration des urines.
LE SYSTÈME DE RÉGULATION
La régulation s’effectue par le biais de différents boucles de rétroaction qui relient les glandes entre elles. Le système de régulation vise à maintenir un équilibre et peut s’adapter en permanence aux nouvelles परिस्थितs. En règle générale, cela se fait par rétroaction négative, c’est-à-dire qu’en cas de perturbation du système, une réponse opposée est déclenchée pour compenser cette perturbation.
Une production insuffisante d’hormones hypophysaires peut survenir de manière isolée ou sous forme de combinaisons variées. Des déficits combinés de plusieurs hormones sont typiquement observés après des tumeurs ou des traumatismes ayant détruit l’hypophyse, ou en cas de troubles du développement lorsque la formation de l’hypophyse est perturbée avant la naissance.
Une insuffisance de plusieurs hormones hypophysaires est également appelée « insuffisance hypophysaire » ou « panhypopituitarisme ». L’hypophyse est régulée par le diencéphale (indiqué par le cercle rouge).

HYPERPLASIE CONGÉNITALE DES SURRENALES (HCS)
PRÉVENIR LA VIRILISATION ET LA PUBERTÉ PRÉCOCE
L’hyperplasie congénitale des surrénales (HCS) est une maladie d’origine génétique dont la fréquence varie selon les régions (en Suisse environ 1:5 000). En raison de différents déficits enzymatiques, la production d’hormones stéroïdiennes dans le cortex surrénalien est perturbée. Il en résulte, d’une part, une production insuffisante de cortisol et, d’autre part, la formation excessive de précurseurs hormonaux, en quelque sorte des produits de débordement. Ceux-ci ont généralement des effets androgéniques (similaires aux hormones sexuelles masculines) et entraînent à leur tour des effets indésirables.
Bei der häufigsten Form des AGS, dem Mangel am Enzym 21-Hydroxylase, kommt es zu einem lebensgefährlichen Mangel an Cortisol. Gleichzeitig entstehen anstelle des Cortisols Hormone vom männlichen Typ, welche beim weiblichen Fötus während der Schwangerschaft zu einer Vermännlichung des Genitales führen. Falls die Krankheit nicht richtig behandelt wird, bleiben die überschüssigen Hormone vom männlichen Typ bestehen und führen beim Mädchen weiterhin zur Vermännlichung und bei beiden Geschlechtern zu einer Beschleunigung der biologischen Reifung und auch zu einem deutlich zu frühen Eintritt der Pubertätsentwicklung.
PRÉSENTATION DE LA FONCTION DU CORTEX SURRENALIEN
Les trois principaux produits des glandes surrénales sont le cortisol, l’aldostérone et les androgènes (hormones de type masculin). Dans le syndrome adréno-génital, la production de cortisol est altérée. Cela entraîne une stimulation excessive des glandes surrénales par l’hormone corticotrope (ACTH). En raison de cette surstimulation, une quantité accrue d’androgènes est sécrétée. Selon la forme du syndrome adréno-génital, la production d’aldostérone peut également être altérée.
PLUS
Comme, dans certains cas, la régulation du sel est également perturbée (en raison d’un manque d’aldostérone), ces enfants peuvent présenter un risque vital au cours de la deuxième semaine de vie en raison des pertes de sel associées. La perte de sel s’accompagne d’une perte de liquide, qui peut entraîner une déshydratation rapide et importante en très peu de temps. Cela peut conduire à une déshydratation sévère et à un arrêt cardiaque.
Pour cette raison, tous les nouveau-nés sont dépistés pour ce trouble dans le cadre du dépistage néonatal (test dit de Guthrie) depuis plusieurs années, et, si nécessaire, traités précocement par des médicaments.
Le traitement consiste principalement à remplacer le cortisol manquant (traitement substitutif). L’objectif du traitement médicamenteux est d’obtenir chez un enfant atteint d’HCS un taux de cortisol sanguin aussi proche que possible de celui d’un enfant en bonne santé.
Cela permet également de normaliser les taux d’hormones sexuelles masculines. Une dose insuffisante de traitement substitutif par cortisol entraîne des taux d’androgènes trop élevés, ce qui accélère la maturation osseuse et provoque temporairement une croissance accélérée. Cette situation est transitoire, car la puberté — et donc la fin de la croissance — survient trop tôt, ce qui conduit finalement à une taille nettement inférieure à celle attendue en fonction de la taille des parents.
Pour surveiller le traitement, des prises de sang sont effectuées à intervalles réguliers afin de mesurer principalement les différentes hormones précurseurs. Afin d’évaluer la maturation osseuse (âge biologique), des radiographies de la main sont également réalisées régulièrement.

DIABÈTE
VIVRE BIEN ET VIEILLIR AVEC LE DIABÈTE
Le diabète de votre enfant vient-il d’être diagnostiqué et la vie quotidienne reprend-elle maintenant à la maison, à l’école ou en formation ? Souhaitez-vous adapter le traitement à l’insuline en place parce que vous n’en êtes pas satisfait ou afin de rendre le quotidien plus flexible ? Dans ces situations, un accompagnement personnalisé, professionnel et complet peut apporter une aide précieuse.
Nous souhaitons permettre aux enfants et aux adolescents de contrôler leur diabète afin que la croissance et le développement puissent se dérouler normalement.
Parallèlement, le traitement doit permettre aux enfants concernés de mener une vie quotidienne aussi normale que possible et contribuer, grâce à un bon équilibre glycémique, à prévenir les complications à long terme du diabète.
Dans le cadre d’un accompagnement personnalisé, le plan de traitement, l’insulinothérapie et les mesures de la glycémie sont adaptés aux besoins individuels de l’enfant et de sa famille. Selon les besoins de l’enfant et de la famille, des technologies modernes telles qu’une pompe à insuline ou une mesure continue de la glycémie peuvent être utilisées. La consultation permet de discuter de la situation actuelle et d’adapter les objectifs et les stratégies thérapeutiques aux besoins de l’enfant ou de l’adolescent et de sa famille. Notre consultation est ouverte à tous, soit sur inscription directe, soit sur orientation médicale.
Une prise en charge globale peut inclure, selon la situation et l’âge : un diabétologue, un pédiatre/médecin généraliste, des diététiciens et éducateurs en diabétologie, ainsi que des psychologues. En règle générale, le diabétologue coordonne et organise la prise en charge. Notre objectif est de collaborer étroitement avec les ressources locales disponibles dans chaque situation.
EXPÉRIENCES D’AUTRES FAMILLES CONCERNÉES
Pour les enfants et les parents concernés, il est souvent utile d’entendre les expériences d’autres familles dans une situation similaire. C’est pourquoi nous recommandons à toutes les familles de devenir membres de l’association « Swiss Diabetes Kids ». L’adhésion est gratuite ; l’association a pour objectif de soutenir les familles d’enfants diabétiques et de leur offrir une plateforme optimale d’information et d’échange.