SYNDROMES
SYNDROMES AVEC TROUBLES HORMONAUX
Il existe des centaines de syndromes différents.
Nous nous concentrons ici sur les syndromes fréquents associés à des troubles hormonaux.

SYNDROME DE TURNER CHEZ LES FILLES
BUCH TAB
Pour de plus amples informations, nous renvoyons également à la brochure « Le syndrome de Turner et ses visages », réalisée en collaboration avec le PEZZ, le groupe d’entraide pour le syndrome de Turner en Suisse et la société Novo Nordisk Pharma AG Suisse.
LE SYNDROME DE TURNER TOUCHE ENVIRON 15 FILLES PAR AN. SANS TRAITEMENT, IL ENTRAÎNE UNE PETITE TAILLE ET UN RETARD DE DÉVELOPPEMENT.
Le syndrome de Turner (ST) est considéré comme un trouble relativement fréquent ; il touche environ 1 fille sur 2 500 nouveau-nées. En Suisse, environ 15 filles par an naissent avec un ST. Il survient lorsqu’au cours d’une division cellulaire précoce, l’un des deux chromosomes X est perdu ou endommagé. Cela peut être mis en évidence par une analyse chromosomique.
CARACTÉRISTIQUES PRINCIPALES
Les principales caractéristiques du syndrome de Turner sont une petite taille et l’absence de développement pubertaire. Il existe des courbes de croissance spécifiques pour les filles atteintes du syndrome de Turner. Sans traitement, elles atteignent une taille adulte moyenne d’environ 145 cm.
En plus de la petite taille, dans la plupart des cas, les ovaires ne fonctionnent pas ou seulement de manière insuffisante. Au lieu d’un tissu ovarien normal contenant des cellules capables de produire des hormones et des ovules, on observe le plus souvent de petits ovaires composés principalement de tissu conjonctif. Cela entraîne soit l’absence de début de la puberté, soit, après un début spontané, un arrêt rapide du développement. Les femmes atteintes du syndrome de Turner sont également généralement infertiles (dans environ 95 à 98 % des cas).
PLUS
Si, en raison de la croissance ou de l’absence de développement pubertaire, le syndrome de Turner est évoqué dans le cadre du diagnostic différentiel, il convient de rechercher d’autres signes caractéristiques. Toutefois, ceux-ci ne sont pas obligatoirement présents et sont souvent seulement partiellement et de manière très discrète :
YEUX
Ptosis des paupières supérieures, plis épicanthiques (épicanthus), myopie, strabisme
OREILLES
Déformation des pavillons de l’oreille, otites (otites moyennes), perte auditive
BOUCHE, MÂCHOIRE
hoher Gaumen (Palatum arcuatum), kleiner Unterkiefer (Mikrognathie), Zahnfehlstellung
PEAU, ANNEXES CUTANÉES
Œdèmes des mains et des pieds liés au tissu conjonctif (lymphœdèmes), augmentation des grains de beauté (naevus pigmentés), pilosité excessive (hypertrichose), malformation des ongles des doigts et des orteils (dysplasie unguéale), dépigmentation (vitiligo)
COU
Cou court et large, implantation basse des cheveux à l’arrière du cou, ligne capillaire orientée vers le haut à la nuque, plis cutanés latéraux (pterygium colli)
POITRINE
Thorax de forme rectangulaire (thorax en bouclier), écartement important des mamelons, mamelons inversés (orientés vers l’intérieur)
SQUELETTE
weiter Winkel zwischen Ober-und Unterarm (Cubitus valgus), kurze Mittelhandknochen (Brachymetacarpie), Wirbelsäulenverkrümmung (Scoliosis)
LES ANOMALIES SONT DANS LA PLUPART DES CAS SI DISCRÈTES QU’ELLES NE SONT RECONNUES QUE PAR UN SPÉCIALISTE EXPÉRIMENTÉ.
La plupart des filles et des femmes atteintes du syndrome de Turner ne se distinguent pas des autres filles et femmes.
Divers autres troubles sont plus fréquents dans le syndrome de Turner, bien que la raison de cette association reste, dans la plupart des cas, inconnue. Les problèmes les plus fréquents à rechercher dès le diagnostic sont les malformations rénales et cardiaques, en particulier les anomalies de l’aorte. Les affections suivantes sont également plus fréquentes que dans la population générale : troubles thyroïdiens (thyroïdite de Hashimoto), maladie cœliaque, myopie, augmentation de la pression intraoculaire (glaucome), surdité, ostéoporose et surpoids.
PLUS
Les filles atteintes du syndrome de Turner peuvent parfois rencontrer des difficultés spécifiques à l’école. On observe typiquement des troubles partiels des apprentissages, notamment au niveau des compétences en calcul et en mathématiques ainsi que de l’orientation spatiale.
Es gibt viele Arbeiten über psychosoziale Probleme: Die betroffenen Mädchen sind im Vergleich zu Gesunden ängstlicher, weniger aggressiv, emotional unreifer, weniger selbstbewusst und dadurch oft weniger gut in der Gruppe Gleichaltriger integriert. Auf der anderen Seite zeigt eine neuere Studie (2004), dass Turner-Mädchen erstaunlicherweise oft eine bessere und längere Ausbildung aufweisen als Gleichaltrige (mehr höhere Schulen, mehr Universitätsabschlüsse). Dies zeigt, dass Schulprobleme, auch wenn sie häufiger sind als bei anderen, dank adäquater Betreuung in der Regel in eine gute schulische und berufliche Leistung münden.
Un diagnostic précoce est essentiel, car la mise en place rapide de mesures appropriées peut permettre une vie adulte normale.
Depuis environ 15 ans, les filles atteintes du syndrome de Turner sont traitées par hormone de croissance. Avec un début précoce du traitement, des tailles finales d’environ 160 cm ne sont désormais plus rares.
PUBERTÉ
Im Pubertätsalter werden die fehlenden Geschlechtshormone (Östrogene und Gestagene) in dem Alter und dem Entwicklungsstand angepassten Dosen ersetzt – eine normale Pubertätsentwicklung ist die Folge. Mädchen mit Turner-Syndrom haben bis auf die Eierstöcke normale weibliche Organe. Sie haben also eine normale Scheide und eine normale Gebärmutter. Mit einer Hormonersatzbehandlung werden sie normal menstruieren und auch normal sexuell aktiv sein können. Wegen der fehlenden Eizellen sind sie in der Regel aber unfruchtbar.
ÂGE ADULTE
Les femmes adultes atteintes du syndrome de Turner devraient bénéficier de contrôles médicaux réguliers, de préférence auprès d’un médecin connaissant bien le syndrome de Turner et ses complications. Une attention particulière doit être portée au cœur, au poids, à la pression artérielle, à la densité osseuse, au traitement substitutif par œstrogènes, ainsi qu’au dépistage d’autres affections plus fréquentes, comme par exemple l’hypothyroïdie (voir ci-dessus).

SGA - PETIT POUR L’ÂGE GESTATIONNEL
BUCH TAB
Le Prof. Dr méd. Urs Eiholzer a écrit deux ouvrages dans lesquels il explique de manière sensible, concise et claire tous les aspects importants liés à la naissance avec un petit poids pour l’âge gestationnel. Le guide « SGA – Petit pour l’âge gestationnel » s’adresse aux parents d’enfants SGA et les aide à mieux comprendre le diagnostic.
Das im Karger-Verlag erschienene Fachbuch SGA-Mangelgeburt "Ursachen, Risiken, Therapien und Behandlung" ist ein Muss für Ärzte, die an Wachstumsstörungen, Adipositas, Diabetes und dem metabolischen Syndrom interessiert sind.
SGA und Kleinwuchs – Indikation für Wachstumshormon (PDF), Urs Zumsteg
TROP PETIT À LA NAISSANCE OU TROP LÉGER POUR L’ÂGE GESTATIONNEL
Lorsqu’un enfant naît trop petit ou trop léger pour son âge gestationnel (small for gestational age, SGA), cela peut avoir des conséquences à long terme. Une évaluation précoce est importante, car un traitement peut permettre un développement normal.
Sie haben ein Kind bekommen, die Freude ist gross. Sie halten es im Arm und haben das Gefühl, es sei winzig. Selbst wenn es zum Termin auf die Welt gekommen ist, selbst wenn es nicht Ihr erstes Kind ist, sind Sie überrascht oder aufs Neue berührt, wie klein so ein Baby bei der Geburt ist. Klein kommen uns alle Neugeborenen vor, aber sie unterscheiden sich durchaus in Grösse und Gewicht. In der Regel wiegt ein Neugeborenes zwischen 2800 und 4200 Gramm und misst zwischen 47 und 55 Zentimeter. Einige Kinder – etwa 15% aller Neugeborenen – entsprechen, wenn sie zur Welt kommen, nicht dieser allgemeinen Norm, sie sind grösser oder kleiner.
PLUS
La cause du SGA est le plus souvent un manque de nutriments pour le fœtus. Ce déficit peut être dû à une sous-alimentation de la mère ou, en particulier dans les pays développés, à un trouble du transfert des nutriments de la mère à l’enfant. Dans la plupart des cas, la cause exacte ne peut pas être clairement identifiée.
En raison de l’augmentation de l’âge des primipares au cours des dernières décennies, davantage d’enfants SGA naissent aujourd’hui. Le report du projet de maternité entraîne d’une part une augmentation des grossesses multiples et des traitements de fertilité, et d’autre part, les femmes plus âgées sont plus souvent exposées à des complications de la grossesse.
REPROGRAMMATION FŒTALE
Studien weisen darauf hin, dass der Organismus des Fetus den Stoffwechsel umschaltet – und zwar für immer, wenn die Zufuhr an Nährstoffen während der Schwangerschaft mangelhaft ist. Der Fetus entwickelt aufgrund der «Hungersnot» im Mutterleib eine kompensatorische Überlebensstrategie und konzentriert sich auf Kosten des Wachstums auf die Versorgung von lebenswichtigen Organen. Das Resultat dieser fetalen Programmierung ist das «besonders sparsame Individuum» (thrifty phenotype).
PLUS
Ces « phénotypes économes » (ou enfants SGA) présentent une taille plus petite, un métabolisme plus lent, moins de masse musculaire et une activité physique réduite. Ils sont ainsi parfaitement adaptés à un environnement caractérisé par une pénurie chronique de nourriture. En cas de famine, cette reprogrammation du métabolisme favorise la survie. En revanche, si l’enfant est exposé dès la naissance à un environnement riche en nutriments, cette programmation peut entraîner des problèmes de santé.
CONSÉQUENCES DE LA REPROGRAMMATION FŒTALE
Des anomalies très subtiles du métabolisme du glucose sont souvent déjà détectables dès l’enfance. Par ailleurs, un apport insuffisant chez la mère et l’enfant entraîne un stress et une augmentation du taux de cortisol, l’hormone du stress, qui peut avoir des effets durables tout au long de la vie. Ces enfants sont donc souvent plus sensibles au stress que les autres.
PLUS
Tous ces mécanismes—à savoir une masse musculaire réduite, une masse grasse plus importante, une activité physique moindre, un nombre réduit de cellules des îlots pancréatiques et une activité accrue du cortex surrénalien—augmentent le risque ultérieur de résistance à l’insuline. Par conséquent, la susceptibilité au diabète de type 2, à l’hypertension artérielle, à l’infarctus du myocarde et à l’AVC augmente à l’âge adulte.
Le diagnostic de SGA (petit pour l’âge gestationnel) a des répercussions sur les enfants même à l’âge scolaire. Le lien entre un faible poids de naissance et, plus tard, une intelligence plus basse, de moins bonnes perspectives professionnelles, des compétences sociales réduites et des troubles du comportement est bien documenté.
TRAITEMENT D’UNE CROISSANCE INSUFFISANTE
Im Laufe der Kindheit steht das Wachstumsproblem im Vordergrund, später im Erwachsenenalter dann manchmal die Probleme der Insulinresistenz.
PLUS
Die meisten zu klein geborenen Kinder holen in den ersten zwei Lebensjahren ihr Wachstumsrückstand auf. Bei rund zehn Prozent der Kinder, die zu klein und untergewichtig zur Welt gekommen sind, bleibt das Aufholwachstum in dieser Zeit aus. In der Schweiz werden Behandlungskosten mit Wachstumshormon dann übernommen, wenn folgende Kriterien erfüllt sind: Gewicht und/oder Grösse sind bei der Geburt um 2 Standardabweichungen kleiner als bei Normalgeborenen. Bis zum vierten Lebensjahr findet kein Aufholwachstum statt. Die aktuelle Grösse des Kindes liegt mindestens 2.5 Standardabweichungen unter der Grösse von Gleichaltrigen. Die Wachstumsgeschwindigkeit im vergangenen Jahr beträgt weniger als 0 SDS. Die Angleichung an die elterliche Zielgrösse beträgt mindestens -1 SD. Ausserdem müssen vor einer Therapie alle anderen Gründe für Kleinwuchs (z.B. ein Wachstumshormonmangel oder eine Hypothyreose) ausgeschlossen werden. Nach einem Jahr muss die Behandlung evaluiert werden. Ziel der Behandlung ist nicht nur die Beeinflussung des Längenwachstums, sondern auch des Muskelaufbaus zuungunsten des Körperfettanteils, weil dies das Risiko von Diabetes reduziert.
UN DIAGNOSTIC ET UN TRAITEMENT PRÉCOCES SONT ESSENTIELS
Nous pensons qu’il est important que les pédiatres soient attentifs précocement lorsqu’un enfant SGA n’a pas présenté de croissance de rattrapage avant l’âge de deux ans, afin de ne pas passer à côté d’autres causes éventuelles d’un trouble de la croissance.
PLUS
Une évaluation précoce est également importante, car une augmentation de la sécrétion hormonale par le cortex surrénalien peut entraîner une légère accélération de la maturation osseuse. Il n’est pas rare qu’un enfant SGA de sept ans grandisse déjà un peu plus rapidement et ne remplisse alors plus les critères d’un traitement. Cependant, cette légère accélération de la croissance entraîne malheureusement le plus souvent une légère diminution de la taille finale, car la puberté et la poussée de croissance pubertaire débutent un peu plus tôt, ce qui met fin à la croissance plus précocement.
SYNDROME DE SILVER-RUSSELL
On considère aujourd’hui que le syndrome de Silver-Russell représente dans la plupart des cas une forme particulière de SGA, avec, en plus de la petite taille et du faible poids, une asymétrie des deux côtés du corps généralement observée.
DÉFINITION SGA
Französisch: L’abréviation SGA signifie « small for gestational age ». Les enfants SGA sont donc des enfants qui, à la naissance, présentent un poids et/ou une taille inférieurs à ceux attendus pour leur âge gestationnel (« petit à la naissance »). Pour évaluer si le poids et/ou la taille de naissance sont insuffisants, on utilise des tableaux de référence et des courbes de croissance. En règle générale, on parle de SGA lorsque le poids et/ou la taille se situent dans les 5 % les plus bas pour des enfants du même âge gestationnel. Pour un enfant né à terme (à 40 semaines de grossesse), cela correspond à un poids inférieur à 2,63 kg pour les filles et 2,74 kg pour les garçons, et à une taille inférieure à environ 47 cm.
SYNDROME DE PRADER-WILLI
LE PWS – UNE MALADIE GÉNÉTIQUE RARE
LE SYNDROME DE PRADER-WILLI SURVIENT EN MOYENNE CHEZ 1 NOUVEAU-NÉ SUR 16 000.
En Suisse, environ 3 à 4 enfants naissent chaque année avec le syndrome de Prader-Willi. Comme les proches des patients trouvaient peu d’interlocuteurs, le Prof. Dr Urs Eiholzer a commencé, il y a plus de 20 ans, à s’intéresser particulièrement à cette maladie. Aujourd’hui, le centre d’endocrinologie pédiatrique de Zurich est considéré comme l’un des centres de référence les plus compétents au monde pour les patients atteints du syndrome de Prader-Willi.
Le syndrome de Prader-Willi a été décrit en 1956 par les médecins zurichois Andrea Prader, Alexis Labhart et Heinrich Willi. Chez le nourrisson, on observe déjà une hypotonie musculaire généralisée marquée, le « phénomène du nourrisson mou ». Entre 2 et 4 ans, l’enfant développe une forte hyperphagie, qui conduit à une prise de poids excessive.
PLUS
Les enfants présentent une croissance ralentie et un développement inférieur à la moyenne en ce qui concerne la motricité globale et les capacités intellectuelles. Une caractéristique typique est une altération de la composition corporelle, avec une augmentation de la masse grasse et une diminution de la masse musculaire. À l’âge adulte, la taille moyenne des patients atteints du syndrome de Prader-Willi est de 146 cm chez les femmes et de 152 cm chez les hommes. Des complications secondaires, liées au syndrome lui-même ou à l’obésité, sont fréquentes.
Les anomalies génétiques à l’origine du syndrome de Prader-Willi sont en grande partie connues. Selon les connaissances actuelles, les symptômes sont dus à un dysfonctionnement du diencéphale.
Grâce à la grande expérience dans la prise en charge des patients et de leurs familles, ainsi qu’à l’évaluation scientifique continue des résultats, de nouveaux concepts thérapeutiques sont élaborés et mis en œuvre au centre d’endocrinologie pédiatrique de Zurich. Ces concepts thérapeutiques bénéficient d’une reconnaissance internationale. Chez de nombreux patients, il est ainsi possible de normaliser la croissance et les proportions corporelles.
LE SYNDROME DE PRADER-WILLI EN BREF
LE SYNDROME A ÉTÉ DÉCRIT EN 1956 PAR LES MÉDECINS ZURICHOIS ANDREA PRADER, ALEXIS LABHART ET HEINRICH WILLI.
Ses principales caractéristiques sont :
FAIBLESSE MUSCULAIRE
L’un des premiers signes du SGP est la faiblesse musculaire. Déjà dans le ventre maternel, les fœtus atteints de SGP bougent moins que les fœtus sains, et après la naissance, les nourrissons apparaissent flasques. Les bras et les jambes semblent sans force, et les bébés bougent peu d’eux-mêmes. Ils sont très calmes, réagissent peu à leur environnement et dorment beaucoup. Comme la faiblesse musculaire affecte également les capacités de succion et de déglutition, les nourrissons atteints de SGP ne prennent souvent pas suffisamment de nourriture au début et sont en sous-poids. Avec le temps, les enfants deviennent plus vigoureux et plus attentifs, mais une faiblesse musculaire plus ou moins marquée persiste.
FAIM EXCESSIVE (HYPERPHAGIE)
Après la période de difficultés alimentaires et de sous-poids, le comportement alimentaire des enfants atteints de SGP change fondamentalement entre deux et trois ans. L’alimentation devient de plus en plus importante. Plus tard, les enfants développent une sorte d’appétit insatiable qui persiste plus ou moins tout au long de leur vie. La surveillance constante et la limitation de l’apport alimentaire constituent la tâche la plus difficile, mais aussi la plus importante, pour les parents et les autres personnes s’occupant d’enfants et d’adultes atteints de SGP. Sans limites claires imposées de l’extérieur, cet appétit excessif entraîne une prise de poids importante, pouvant aller jusqu’à une obésité parfois considérable. Comme les enfants atteints de SGP sont moins actifs et moins enclins au mouvement que les autres enfants, ils brûlent également moins de calories.
RETARD DE CROISSANCE
Une autre caractéristique importante du SGP est la petite taille. Le retard de croissance, déjà visible dès la petite enfance, a des répercussions à l’âge adulte : les patients atteints de SGP restent de petite taille. En moyenne, les femmes atteignent une taille de 146 cm et les hommes de 152 cm.
HYPOGONADISME
Dès la naissance, les enfants atteints de SGP présentent souvent un sous-développement des organes génitaux. À la puberté, le développement physique est généralement retardé et incomplet. La plupart des jeunes hommes atteints de SGP ne connaissent pas de mue de la voix, et la plupart des jeunes femmes n’ont pas de cycle menstruel. L’intérêt pour la sexualité et la libido sont souvent peu développés. En raison de leur développement physique, les personnes atteintes de SGP sont dans la plupart des cas stériles.
KOGNITIVE BEEINTRÄCHTIGUNG
Le développement psychomoteur et intellectuel des enfants atteints de SGP est généralement déjà retardé dès la petite enfance. Le développement du langage et de la motricité globale (s’asseoir, marcher) est particulièrement affecté. Alors que certains enfants peuvent fréquenter une école ordinaire, d’autres présentent un retard important par rapport à leurs pairs. La plupart se sentent à l’aise dans des classes plus petites, orientées vers la pédagogie spécialisée.
VERHALTENSAUFFÄLLIGKEITEN
Les enfants atteints de SGP sont généralement doux et obéissants en bas âge, mais à l’âge scolaire, ils peuvent parfois faire preuve d’une opposition marquée, réagir avec colère et claquer des portes sans parvenir à se calmer. Les changements imprévus dans leur routine quotidienne leur posent particulièrement problème, car ils aiment savoir précisément—et à l’avance—ce qui va se passer. Les crises de colère, fréquentes chez de nombreux enfants atteints de SGP avant la puberté, deviennent ensuite plus rares. En revanche, certains adolescents atteints de SGP peuvent souffrir d’épisodes dépressifs, en partie parce qu’ils prennent davantage conscience de leur différence.
PLUS
Difficile, mais très important pour les parents d’enfants atteints de SGP, est la prise de conscience qu’ils ne peuvent pas « guérir » leur enfant, même avec la meilleure volonté. Les défis auxquels est confronté un enfant atteint de SGP sont déterminés dès la naissance. Cette prise de conscience est essentielle pour éviter, d’une part, de surmener l’enfant et, d’autre part, de générer des sentiments de culpabilité chez les parents. Même avec une thérapie continue et les meilleurs soins possibles, les limites imposées par le SGP ne peuvent être dépassées. Parallèlement, la connaissance de ces limites ne doit toutefois pas décourager les parents et les personnes qui s’occupent des patients atteints de SGP. Leur engagement, associé au soutien d’une équipe interdisciplinaire, est essentiel pour le bien-être physique et psychique des patients et en vaut toujours la peine, même lorsque le diagnostic est posé tardivement.
VIDÉOS SUR LE SUJET
Interview avec Urs Eiholzer sur le syndrome de Prader-Willi
« Peu visible mais bien présent : vivre avec le syndrome de Prader-Willi »
NOTRE APPROCHE THÉRAPEUTIQUE
La principale problématique du SGP réside dans la diversité de sa symptomatologie. Tout d’abord, il faut une personne—par exemple les médecins de la maternité ou plus tard le pédiatre en charge—qui pense au diagnostic et qui initie les examens nécessaires. À ce jour, aucune explication n’a été trouvée quant aux raisons pour lesquelles les enfants atteints de SGP présentent des symptômes d’intensité variable. Pour le quotidien avec un enfant atteint de SGP, cela signifie avant tout une chose :
CHAQUE ENFANT EST DIFFÉRENT – CHAQUE ENFANT A BESOIN D’UN SOUTIEN DIFFÉRENT ET D’UN ACCOMPAGNEMENT INDIVIDUALISÉ.

RESTRICTION CALORIQUE
Erste und wichtigste therapeutische Massnahme ist die Beschränkung der Kalorienzufuhr. Das ist ein permanenter Kampf, der in der Regel nur einigermassen zum Erfolg führt, wenn der Kühlschrank abgeschlossen wird und kein Essen zugänglich ist.
PLUS
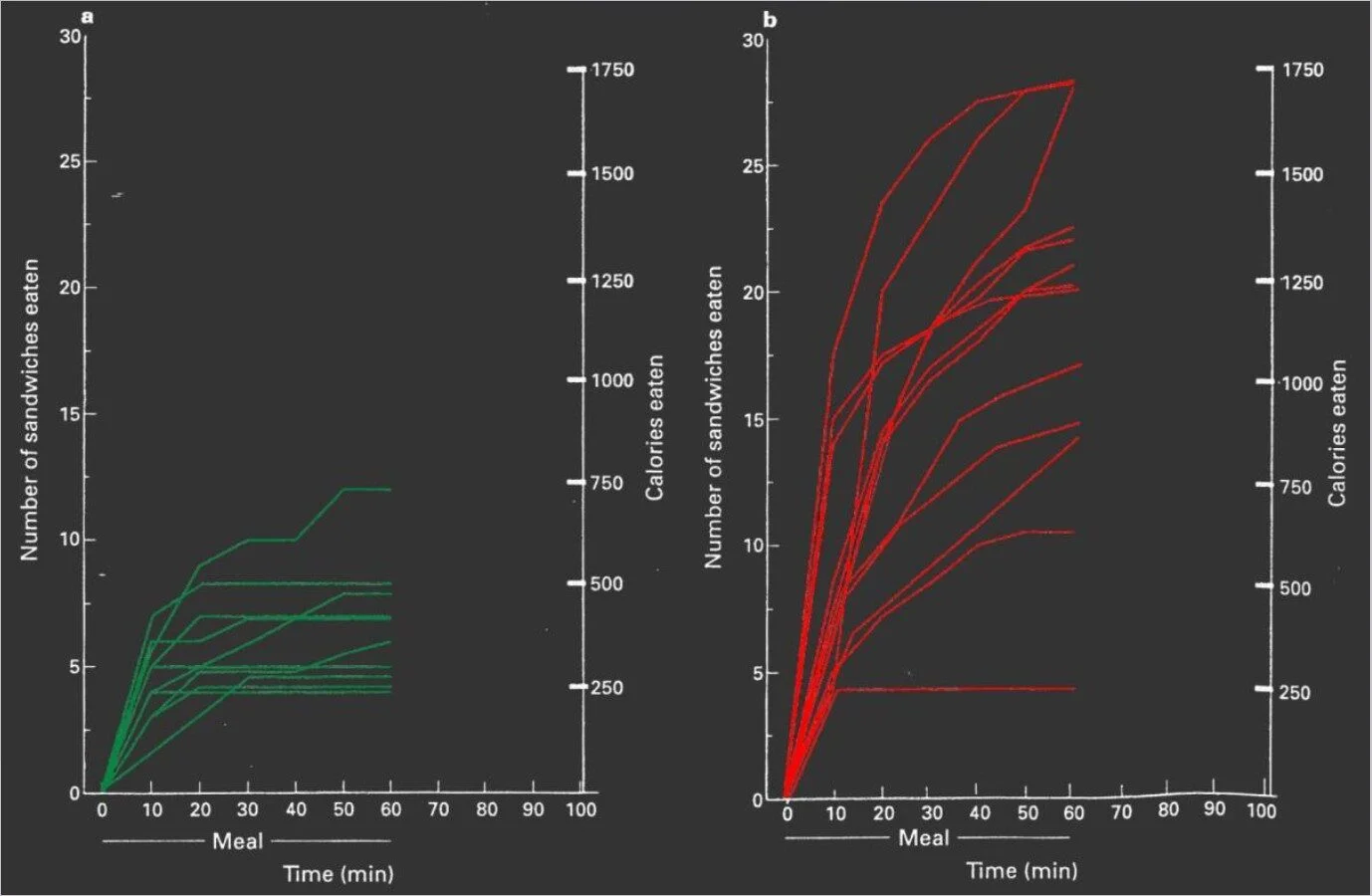
Même une surveillance stricte et le fait de garder systématiquement les aliments sous clé ne permettent que de limiter, mais pas d’empêcher, le surpoids ou l’obésité. En effet, les personnes atteintes de SGP présentent un appétit quasiment insatiable. Le graphique montre que les enfants atteints de SGP, contrairement à d’autres enfants présentant un surpoids similaire, ne parviennent pas à s’arrêter lorsqu’ils peuvent manger autant de portions de sandwich qu’ils le souhaitent (les enfants atteints de SGP à droite). Axe Y : nombre de portions de sandwich consommées (1/4 de sandwich). Axe X : temps
Le contrôle externe est très efficace.
Il peut s’agir des parents, de membres de la famille ou de personnes en charge de l’accompagnement.
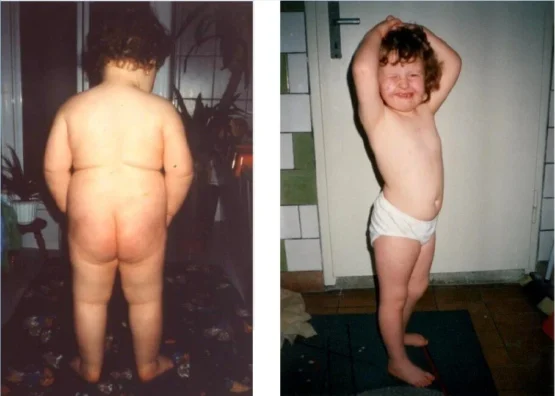
Julia, avant et après la mise en place du contrôle alimentaire. À noter : seulement trois mois et un appel téléphonique plus tard. Le contrôle alimentaire a été mis en place sans que nous ayons rencontré la famille en personne.

TRAITEMENT PAR HORMONE DE CROISSANCE
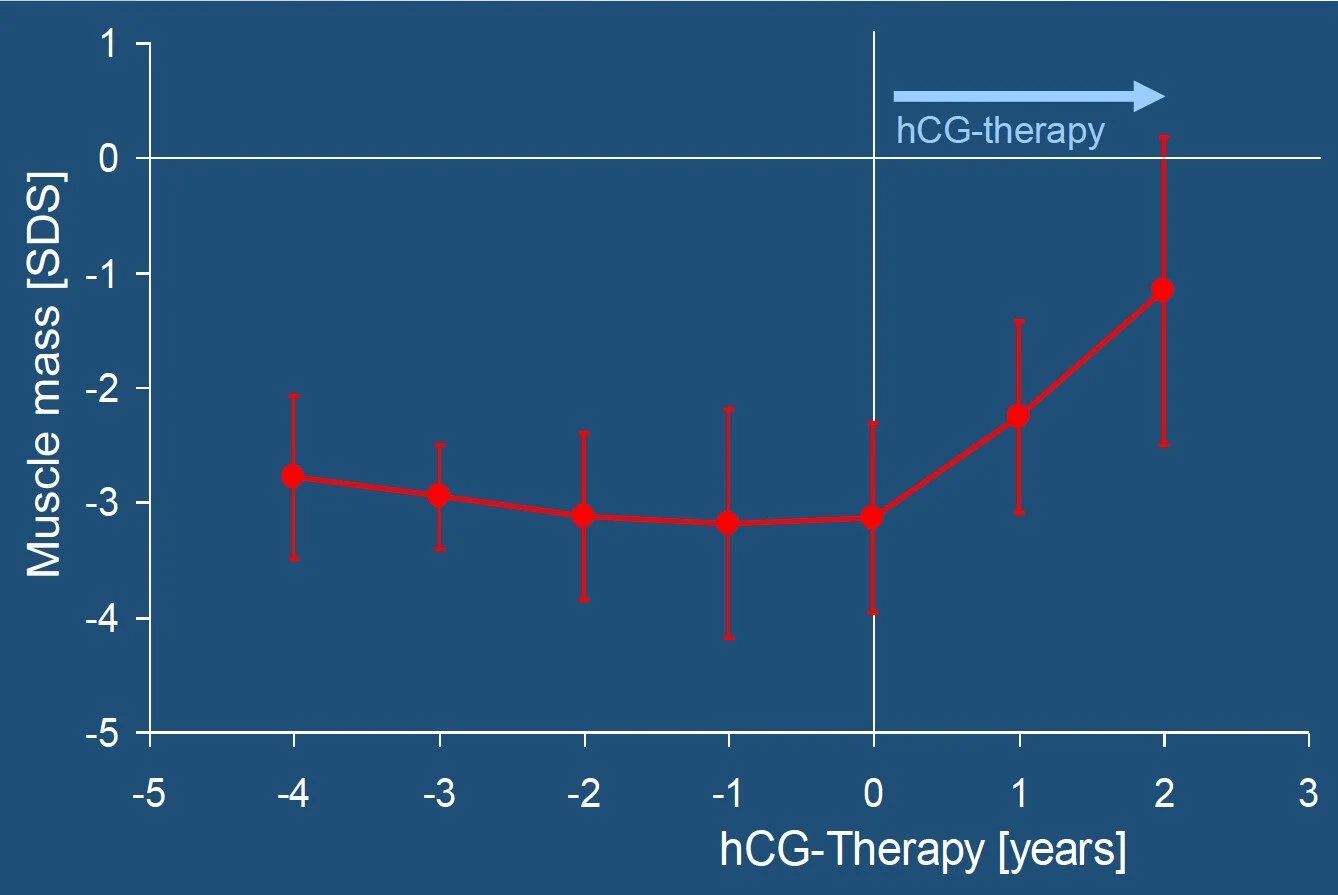
Kinder und Erwachsene mit PWS sind kleinwüchsig. Ende der 1980er Jahre wurde zudem entdeckt, dass sie – im Vergleich zu gesunden übergewichtigen Kindern – eine verminderte Muskelmasse haben.
PLUS
La petite taille et la réduction de la masse musculaire sont des symptômes typiques d’un déficit en hormone de croissance. C’est pourquoi le traitement des enfants atteints de SGP par hormone de croissance a commencé en 1990. Plusieurs études ont montré que la croissance, la composition corporelle et les performances physiques pouvaient être nettement améliorées grâce à un traitement par hormone de croissance. Des résultats encore meilleurs sont obtenus lorsque le traitement est débuté avant l’âge de 2,5 ans.
Le même patient – deux ans plus tard
Sous restriction calorique et traitement par hormone de croissance.


ENTRAÎNEMENT QUOTIDIEN
Inaktivität und wenig Freude an körperlicher Betätigung sind weitere charakteristische Symptome des PWS. Eine Hormontherapie kann zwar das Wachstum normalisieren und die Körperzusammensetzung verbessern, aber auch unter langdauernder Wachstumshormonbehandlung bleibt bei PWS-Kindern die Muskelmasse deutlich vermindert und die Fettmasse erhöht - selbst wenn das Gewicht normal ist.
PLUS
Pour améliorer la masse musculaire et augmenter la dépense énergétique, il est judicieux que les enfants et les adultes concernés suivent quotidiennement un programme d’entraînement structuré. L’importance de l’activité physique doit être clairement expliquée aux parents, aux personnes en charge et aux patients atteints de SGP. Une étude a montré que 3 à 4 minutes d’entraînement des muscles du mollet par jour (3 séries de 12 répétitions) entraînaient une augmentation du tour de mollet chez les enfants atteints de SGP ainsi que chez leurs frères et sœurs en bonne santé. La faible masse musculaire chez les enfants atteints de SGP est en grande partie une conséquence de l’inactivité. Il en va de même pour la force. Et la surprise : après l’entraînement, les enfants atteints de SGP parcourent spontanément des distances nettement plus longues, ce qui montre que le plaisir du mouvement peut être stimulé. Avant l’entraînement, la distance de marche spontanée était de 10 km en 3 jours ; après l’entraînement, elle était de 18 km. (Aucune modification significative n’a été observée chez les enfants en bonne santé.)


TRAITEMENT SUBSTITUTIF PAR HORMONES SEXUELLES
L’arrêt du développement pubertaire est très éprouvant pour les personnes concernées, par exemple en raison de l’absence de mue de la voix chez les adolescents de sexe masculin. La cause en est une caractéristique centrale du SGP, appelée « hypogonadisme ». Cette insuffisance fonctionnelle des testicules ou des ovaires n’affecte pas seulement le développement pubertaire et la maturation psychique, mais aussi la croissance et la composition corporelle.
PLUS
Prader–Willi syndrome and Hypogonadism - IPWSO
Puberté
Dass die Pubertät oft unvollständig bleibt liegt an einer Fehlregulierung des Zwischenhirns von PWS-Betroffenen. Bedingt durch die unterschiedliche Produktion der Geschlechtshormone ist dies bei Jungen und Mädchen verschieden:
- Östrogene werden nicht nur in den Eierstöcken, sondern auch im Fettgewebe hergestellt. Deshalb haben Mädchen weitgehend eine normale Pubertät, meist aber ohne Zyklus.
- Testosteron wird praktisch nur in den Hoden produziert, deshalb haben PWS-Jungen wenig Pubertätsentwicklung, insbesondere ohne Stimmbruch.
Und: Jungen brauchen Testosteron für die Muskelbildung.
Bien que l’hypogonadisme dans le SGP soit bien documenté, la substitution des hormones sexuelles reste encore partiellement controversée à ce jour. Cela repose principalement sur l’ancienne idée qu’une augmentation de l’hormone sexuelle masculine, la testostérone, pourrait entraîner un comportement plus agressif chez les jeunes hommes. À ce jour, aucune étude scientifique menée chez des personnes atteintes de SGP ne confirme cela. Dans notre expérience, la substitution des hormones sexuelles chez les adolescents atteints de SGP donne d’excellents résultats, à condition que le traitement soit initié au moment physiologiquement approprié.

COACHING FAMILIAL
Les familles ayant des enfants atteints de PWS sont généralement soumises à une charge psychosociale plus importante que les autres familles.
C’est pourquoi nous considérons que le soutien de la famille est particulièrement important, par exemple
- dans la restriction de l’apport calorique sur 24 heures
- dans la mise en œuvre d’un programme d’entraînement structuré quotidien
- en cas de crises de colère, d’entêtement, de dépression, d’isolement et de « skin picking »
- dans les mesures médicales et les traitements
- dans les offres de soutien et dans la recherche d’une école et d’un placement en institution
- bei behördlichen Angelegenheiten
Les familles doivent se sentir en sécurité et bien accompagnées. Pour cela, il est nécessaire de disposer d’un « case manager » capable de coordonner et de mettre en lien les différentes informations des spécialistes.
PLUS
Le chemin facile et sans conflit n’est pas toujours le meilleur. Réflexions d’Urs Eiholzer.
Dans le passé, le syndrome de Prader-Willi était principalement associé à l’hyperphagie et à la déficience intellectuelle. À partir des années 1990, l’attention s’est portée sur le dysfonctionnement hypothalamique, avec une prise en charge principalement endocrinologique. Cependant, depuis environ 40 ans, on sait que, dans le SGP, les troubles psychiatriques occupent une place centrale à moyen et long terme et sont déterminants pour la qualité de vie des personnes concernées et de leurs familles — et cela reste vrai aujourd’hui.
Professor Prader hat mich damals mit der Betreuung seiner Patienten mit Prader Willi Syndrom beauftragt, weil ich einerseits bei ihm zum Facharzt für Endokrinologie ausgebildet wurde und andererseits, weil er meine langjährige Ausbildung und Tätigkeit als Psychotherapeut mit psychoanalytischem und familientherapeutischem Hintergrund kannte und schätzte. Damals war noch nicht bekannt, dass PWS Betroffene in der späten Kindheit und im Erwachsenenleben derart häufig an schwersten psychischen Störungen erkrankten. Es ging Prader darum, die depressive Grundstimmung der Eltern und des Familiensystems aufzufangen, welche weitgehend aus der Ohnmacht der Medizin entstand und als Folge die Eltern und Angehörigen hilflos liess. Um aus dieser Hilflosigkeit auszubrechen, habe ich damals zusammen mit der Elterngruppe, deren Gründungsmitglieder Andrea Prader und ich waren, Studien über das PWS begonnen und neue Entdeckungen in Publikationen und Büchern beschrieben. Die allgemeine depressive Grundstimmung der Familien ist damals dank dieser Erkenntnisse und entsprechend neuen Therapieangeboten von einer neuen Welle des Optimismus in den betroffenen Familien abgelöst worden. Bald zeigte sich aber die andere Seite. Je normaler unsere Patienten mit Prader Willi Syndrom ausgesehen haben und wahrgenommen wurden, desto auffallender wurden ihre geistigen und psychischen Defizite und desto stärker sind die häufigen massiven psychischen Störungen wie Depressionen und Psychosen. Ich erinnere mich an eine Fahrt der PWS Eltern an einen Kongress der IPWSO in Jesolo. Auf der Hinfahrt waren alle glücklich und auf der Heimfahrt haben viele geweint. An diesem Kongress wurde zum ersten Mal breitflächig darüber gesprochen, wie häufig und wie massiv die psychischen Auffälligkeiten bei älteren Kindern und Erwachsenen sind. Lösungen waren noch keine in Sicht. Ich habe früh bemerkt, dass es für den späteren Verlauf von entscheidender Bedeutung ist, die familiäre Struktur zu beeinflussen und insbesondere die Eltern dazu zu bringen, die Kinder mit Prader Willi Syndrom in einer klar strukturierten Familiensituation aufwachsen zu lassen – eine Erkenntnis, die heute insbesondere im englischen Sprachraum völlig unwidersprochen ist. Alle Familien, die ich je betreut habe, wurden auch psychotherapeutisch in einem Familiensetting betreut und gecoacht, ohne dass sie das immer wahrgenommen haben. Viele Familien die ich betreut habe, dürften sich an harte Auseinandersetzungen mit mir erinnern, weil ich immer versucht habe, die Zukunft der psychischen Gesundheit dieser Kinder im Auge zu behalten. Ich habe oft gesagt, dass die Kindheit nur ein Übergang ist und dass auch vom Prader Willi Syndrom Betroffene nachher noch 60 Jahre oder länger erwachsen sein könnten und dass die Kindheit dazu dient, dass die Betroffenen das Erwachsenenleben mit einer möglichst hohen Lebensqualität meistern können. Wahrscheinlich wären auch damals verschiedentlich einige Eltern gerne davongelaufen. Sie konnten allerdings nicht, da es ganz einfach keine weitere Fachstelle für die Betreuung vom Prader-Willi Syndrom Betroffenen in der Schweiz gab.
Si l’on ne traite que les aspects biologiques chez les personnes atteintes de SGP, l’approche est bien sûr différente et beaucoup moins conflictuelle. Cependant, cela ne correspond ni à mon approche thérapeutique ni à ma personnalité que le médecin adopte le point de vue des familles et ne dise que ce qu’elles souhaitent entendre. Il ne s’agit ni plus ni moins que d’une chambre d’écho, qui expose la santé psychique future des enfants plus âgés et des adultes atteints de SGP à des risques supplémentaires. Je suis convaincu que les familles qui ont la possibilité de saisir cette opportunité doivent pouvoir en bénéficier.

INTERVENTION PRÉCOCE, PHYSIOTHÉRAPIE, ORTHOPHONIE
Entsprechend den spezifischen Bedürfnissen des Kindes und dem lokalen Therapieangebot werden bereits im Säuglings- und Kleinkindalter die notwendigen Fördermassnahmen angeboten.
RENFORCEMENT MUSCULAIRE
La physiothérapie devrait viser principalement le renforcement musculaire en raison de la faiblesse musculaire persistante et de la masse musculaire insuffisante. L’intervention précoce a pour objectif d’encourager l’enfant à franchir des étapes de développement.
CONSEIL EN ORTHOPHONIE
En cas de retard ou de trouble du développement du langage, un conseil en orthophonie devrait être mis en place comme mesure principale à partir d’environ l’âge de trois ans.
CONSEIL PSYCHOLOGIQUE
Les familles ayant des enfants atteints de PWS sont généralement soumises à une charge psychosociale plus importante que les autres familles.
Utilisation économe des ressources
Ausserdem hat sich gezeigt, dass die Erziehung von Kindern mit PWS einen bedeutenden Einfluss auf deren Gewichtsentwicklung haben kann. Psychologische Beratung von Eltern oder Familien zielt deshalb einerseits darauf ab, die Betroffenen zu unterstützen und ihnen im haushälterischen Umgang mit ihren Ressourcen zu helfen, und andererseits auf eine Beeinflussung des Erziehungsverhaltens in Richtung mehr Klarheit und Konsequenz. Die Erfahrung zeigt aber auch, dass es den Familien oft nicht leicht fällt, sich einzugestehen, dass die eigenen Ressourcen nicht mehr ausreichen und dass sie Hilfe und Unterstützung von aussen brauchen.

NOONAN-SYNDROM
BUCH TAB
Découvrez-en davantage sur le syndrome de Noonan dans notre brochure "Das Noonan-Syndrom - Wie erkennt man es? Wie unterstützt man Betroffene"
SOUVENT UNE ODYSSÉE JUSQU’AU DIAGNOSTIC
Le syndrome de Noonan est une maladie génétique rare qui touche environ 40 nouveau-nés par an en Suisse. Autrefois, le diagnostic du syndrome de Noonan reposait exclusivement sur les signes cliniques (traits faciaux caractéristiques, malformations cardiaques congénitales, petite taille). Aujourd’hui, un test génétique est également réalisé, mais dans environ 20 % des cas, aucune anomalie génétique n’est identifiée. Les personnes présentant des formes légères restent souvent non diagnostiquées toute leur vie.
La principale difficulté du syndrome de Noonan réside dans la grande diversité des symptômes. C’est pourquoi l’établissement du diagnostic peut souvent prendre un certain temps. Tous les médecins des services de maternité ou le pédiatre traitant ne sont pas toujours familiers avec les nombreuses formes du syndrome de Noonan. Lorsque la suspicion est claire, l’enfant est adressé à un généticien. Les parents ont alors besoin d’un médecin qui connaît bien le syndrome, qui peut expliquer la diversité des symptômes et établir une relation de confiance. Ce médecin doit également être en mesure d’anticiper les problèmes spécifiques liés au syndrome de Noonan et de faire intervenir les différents spécialistes au bon moment afin de bénéficier de leur aide. Il peut être difficile de trouver un spécialiste capable d’assumer ce rôle, et dans la plupart des cas, les parents doivent assumer le rôle de coordinateur de l’équipe de soins (« care team »).
Au PEZZ, les parents d’enfants atteints du syndrome de Noonan bénéficient de l’accompagnement d’un expert reconnu dans ce domaine, le Prof. Dr. Dr. med. Kees Noordam.
CARACTÉRISTIQUES PRINCIPALES
VISAGE
Des traits faciaux typiques peuvent souvent déjà être observés chez le nouveau-né. Leur expression est très variable et ils sont généralement moins marqués à l’âge adulte. On observe notamment un visage de forme triangulaire, des yeux écartés, des paupières tombantes, une petite mâchoire inférieure, des oreilles basses, un cou court et une implantation basse des cheveux à l’arrière en forme de W.
CŒUR
Les malformations cardiaques congénitales constituent un deuxième élément important pour établir le diagnostic. Une sténose de la valve pulmonaire est particulièrement fréquente. Cela entraîne une surcharge du cœur, et l’enfant présente une moindre tolérance à l’effort et se fatigue plus rapidement. D’autres malformations cardiaques peuvent également survenir. Un souffle cardiaque est souvent audible dans les premiers jours après la naissance, ou bien l’enfant tète mal et est pâle.
PLUS
PETITE TAILLE
Obwohl das Geburtsgewicht und die Geburtsgrösse in der Regel normal sind, sind Kinder mit Noonan-Syndrom später kleiner als für ihr Alter erwartet. Die Pubertät verzögert sich um etwa 2 Jahre und die Endgrösse wird erst spät erreicht. Männern erreichen zwischen 157 und 169 cm, Frauen zwischen 148 und 153 cm.
SYSTÈME MUSCULO-SQUELETTIQUE
À l’examen clinique, on constate un tonus musculaire diminué. Des déformations de la cage thoracique (thorax en entonnoir, thorax en carène, scoliose) ainsi qu’une prédisposition aux lymphœdèmes peuvent également être présentes. Chez les garçons, on observe souvent une cryptorchidie.
PROBLÈMES DE SAIGNEMENT
Des troubles de la coagulation sont également plus fréquents. Ils peuvent se manifester par des ecchymoses, des règles abondantes ou une augmentation des pertes de sang après une opération. Avant toute intervention chirurgicale, la coagulation doit donc toujours être évaluée et l’anesthésiste informé.
YEUX
Environ 90 % des personnes concernées présentent un trouble de la vision nécessitant le port de lunettes, et le risque de strabisme est augmenté.
DOULEURS CHRONIQUES
Comme l’ensemble du système organique peut être touché de manière subtile, de nombreux enfants et adultes atteints du syndrome de Noonan souffrent de douleurs au niveau des articulations, des extrémités, du dos, des muscles ou de l’abdomen.
PROBLÈMES D’ALIMENTATION AU COURS DES DEUX PREMIÈRES ANNÉES
Les parents se souviennent généralement surtout des difficultés liées à l’alimentation et à la prise de boissons. Les problèmes les plus fréquents sont une succion insuffisante, le refus de boire, des vomissements répétés et parfois en jet, des ballonnements et de la constipation. Au cours de la première année, la prise de poids est très lente. À partir de la deuxième année, la situation s’améliore généralement. La plupart des enfants présentent toutefois encore un appétit réduit et restent minces.
DÉVELOPPEMENT PSYCHOMOTEUR ET COMPORTEMENT
En raison de l’hypotonie musculaire, les étapes motrices telles que le rampement, la station debout et la marche sont acquises plus tard. Dans certains cas, on observe également un retard du langage. Les capacités cognitives se situent dans la norme dans jusqu’à 80 % des cas, avec un quotient intellectuel compris entre 70 et 120. Des difficultés d’apprentissage sont présentes dans environ un tiers des cas. Des déficits dans la capacité à reconnaître et à exprimer correctement les émotions (alexithymie) ont été décrits. De nombreux parents observent également chez leurs enfants des troubles de l’attention, des troubles de l’humeur et une faible tolérance à la frustration.
DIRECTIVES POUR LE TRAITEMENT
Jedes Kind ist anders - jedes Kind braucht andere Formen der Hilfe und unterschiedliche individuelle Unterstützung. Die Hilfe von Experten - Spezialisten verschiedener Fachrichtungen, Kardiologen, Kinderärzten, Logopäden, Physiotherapeuten, Psychologen – ist daher sehr wichtig. Ebenso hilfreich sind die Ratschläge und Erfahrungen anderer Eltern von Kindern mit Noonan-Syndrom, die z. B. über Elternselbsthilfegruppen ausgetauscht werden können.
PLUS
Après confirmation du diagnostic par un test génétique, les examens suivants doivent être réalisés.
- Un examen cardiologique complet (y compris une échographie du cœur),
- Eine Ultraschalluntersuchung der Nieren,
- Évaluation de la descente testiculaire,
- Examens des yeux
- Évaluation de l’audition
- Bei häufigem Erbrechen sollten Untersuchungen zum Nachweis eines gastro-ösophagealen Refluxes und einer Malrotation durchgeführt und entsprechend behandelt werden. In schweren Fällen kann eine Sondenernährung notwendig sein.
- Eine Entwicklungsbeurteilung sollte am Ende des ersten Lebensjahres und bei Eintritt in die Grundschule und in die weiterführenden Schulen erfolgen.
- Bei Bedarf braucht es eine psychosoziale Betreuung für Kind und Eltern.
- Eine Basisuntersuchung der Blutgerinnung sollte nach dem 5. Lebensjahr durchgeführt werden oder früher, wenn eine grössere Operation geplant ist.
- Die Schilddrüsenfunktion sollte alle 3-5 Jahre kontrolliert werden.
- Entwicklungsverzögerungen, die durch die muskuläre Hypotonie verursacht werden, verbessern sich mit Beschäftigungs- und Physiotherapie.
- Wachstums- und Gewichtsentwicklung sollte anhand der Noonan-spezifischen Wachstumskurven erfolgen. Wenn nach dem Alter von 2 Jahren die Körpergrösse unter dem Mittelwert für Noonan-Syndrom-Standard liegt, muss eine Beurteilung durch einen pädiatrischen Endokrinologen erfolgen. In der Schweiz wird die Wachstumshormontherapie aktuell nur bei nachgewiesenem Wachstumshormonmangel bezahlt. Daher sollten bei Kleinwuchs und IGF-1-Spiegel < -1 SD Wachstumshormonstimulationsteste durchgeführt werden.
- Es ist sinnvoll, im Erwachsenenalter erneut neuropsychologische Tests durchzuführen, wenn der Patient Symptome einer Stimmungs-/Angststörung aufweist.

KALLMANN SYNDROM
IN ALLER REGEL OHNE BEHANDLUNG KEINE PUBERTÄTSENTWICKLUNG
Das Kallmann Syndrom ist definiert als gleichzeitiges Bestehen einer Störung des Geruchssinns und einer fehlenden Steuerung der Hoden durch das Zwischenhirn.
GERUCHSINN
Die Zellen für den Geruchssinn wie auch die Zellen, welche die Signale für die Steuerung der Hoden weitervermitteln entstehen aus Vorläuferzellen, die in ihrer Entwicklung von gemeinsamen Steuersignalen abhängen. Beim Kallmann-Syndrom kommt es infolge mehrerer bekannter Gendefekte zu einer gestörten Entwicklung dieser Vorläuferzellen. Dies führt dazu, dass Betroffene Gerüche nicht wahrnehmen können und in aller Regel ohne Behandlung keine Pubertätsentwicklung erleben.
Die Häufigkeit liegt bei etwa 1:10’000 für Männer. Auch Frauen können betroffen sein (1:50'000), wobei die Diagnose bei Nichteinsetzen der Menstruation, jedoch normalen äusseren Geschlechtsorganen oft erst spät gestellt wird.
PLUS
Die Betroffenen nehmen in der Regel nicht wahr, dass ihr Geruchssinn nicht wie bei den anderen funktioniert, weil sie ja damit aufwachsen und nichts anderes kennen. Meistens wird erst die ausbleibende Pubertätsentwicklung bemerkt, wobei es manchmal erstaunlich lange geht, bis die Diagnose gestellt und die Betroffenen adäquat medizinisch versorgt werden können. Die Ursache für die verzögerte Diagnose liegt darin, dass Betroffene und oft auch behandelnde Ärzte davon ausgehen, dass es sich um einen sogenannten "Spätentwickler" im Sinne einer Normvariante handle. Weitere Auffälligkeiten sind ein Hochwuchs (im Verhältnis zur Elterngrösse) mit langen Extremitäten; überdurchschnittlich häufig treten zudem Hörstörungen und Nierenfehlbildungen auf.
Die betroffenen Jugendlichen und auch die erwachsenen Männer brauchen eine lebenslange Ersatzbehandlung mit männlichem Geschlechtshormon. Mit einer adäquaten Behandlung sind die Pubertätsentwicklung und auch das spätere Sexualleben normal. Solange allerdings nur das männliche Geschlechtshormon ersetzt wird, kommt es zu keiner Reifung der Samenzellen. Sobald eine Fruchtbarkeit gewünscht wird, braucht es eine andere, etwas komplizierter Behandlung mit übergeordneten Steuerhormonen.

KLINEFELTER SYNDROM
DIE HÄUFIGSTE CHROMOSOMENSTÖRUNG BEIM MANN
Das Klinefelter Syndrom ist die häufigste Chromosomenstörung beim Mann. Etwa jedes tausendste männliche Neugeborene ist davon betroffen. Oft wird die Diagnose erst im Erwachsenenalter gestellt - wenn ein Paar ungewollt kinderlos bleibt. Knaben und Männer mit Klinefelter-Syndrom haben in ihrem Chromosomensatz ein X zu viel: anstelle von 46 Chromosomen mit einem X- und einem Y-Chromosom besteht der Chromosomensatz aus 47 Chromosomen mit einem Y Chromosom und 2 X-Chromosomen.
KNABEN MIT KLINEFELTER-SYNDROM SIND OFT GRÖSSER ALS MAN AUF GRUND DES FAMILIENRAHMENS ERWARTEN WÜRDE.
Als spezielle Besonderheit ist oft die Beinlänge mehr betroffen als die Länge des Oberkörpers. Einzelne Knaben mit Klinefelter-Syndrom haben eine fehlende oder unvollständige Pubertät, die meisten zeigen aber mit Ausnahme des Hodenwachstums eine normale Entwicklung: Männer mit Klinefelter-Syndrom haben in der Regel ein Hodenvolumen, welches deutlich zu klein und in der Regel nicht grösser als 5 ml ist. Da die spermienbildenden Zellen stärker betroffen sind als die Zellen, die das männliche Geschlechtshormon Testosteron produzieren, bleibt die Hormonversorgung oft über längere Zeit ausreichend. Eine verminderte Spermienkonzentration im Samenerguss kann jedoch zu Unfruchtbarkeit führen. In den Hoden selbst sind allerdings oft Spermien vorhanden. Es konnte in den letzten Jahren gezeigt werden, dass solche Spermien mit technischen Mitteln gewonnen werden und mit einer Eizelle verschmolzen, der Partnerin in die Gebärmutter eingesetzt zu einer normalen Schwangerschaft führen können.
PLUS
Bei ausreichender eigener Produktion des männlichen Geschlechtshormons oder, falls nötig, dank einer Ersatzbehandlung mit männlichem Geschlechtshormon sind Männer mit Klinefelter-Syndrom normal sexuell aktiv. Es ist allerdings bekannt, dass vor allem Jugendliche mit Klinefelter-Syndrom während Pubertät und Adoleszenz häufiger psychologische Probleme zeigen als Jugendliche mit normalem Chromosomensatz. Dies bedarf manchmal einer besonderen Betreuung von erfahrenen Jugendärzten und Psychologen.