SYNDROMES
SYNDROMES WITH HORMONAL DISORDERS
There are hundreds of different syndromes.
Here, we focus on common syndromes associated with hormonal disorders.

TURNER SYNDROME IN GIRLS
BUCH TAB
For further information, we also refer to the brochure “Turner Syndrome and Its Facets,” which was developed in collaboration with PEZZ, the Turner Syndrome self-help group Switzerland, and Novo Nordisk Pharma AG Switzerland.
TURNER SYNDROME AFFECTS APPROXIMATELY 15 GIRLS PER YEAR. WITHOUT TREATMENT, IT LEADS TO SHORT STATURE AND UNDERDEVELOPMENT.
Turner syndrome (TS) is considered a relatively common disorder; it affects about 1 in 2,500 newborn girls. In Switzerland, approximately 15 girls per year are born with TS. It occurs when, during an early cell division, one of the two X chromosomes is missing or has been damaged. This can be detected through chromosomal analysis.
MAIN CHARACTERISTICS
The main features of TS are short stature and a lack of pubertal development. Special growth charts are available for girls with Turner syndrome. Without treatment, they reach an average adult height of about 145 cm.
In addition to short stature, in most cases the ovaries are either not functioning or only partially functional. Instead of normal ovarian tissue containing cells capable of producing hormones and egg cells, the ovaries are usually small and consist mainly of connective tissue. As a result, pubertal development either does not begin or, after a spontaneous onset, quickly comes to a halt. Women with Turner syndrome are also usually infertile (in about 95–98% of cases).
MORE
If concerns arise due to growth patterns or a lack of pubertal development, leading to the consideration of Turner syndrome in the differential diagnosis, it is important to look for other characteristic signs. However, these are not always present and are often only partially and very subtly expressed:
EYES
Drooping upper eyelids (ptosis), epicanthal folds (epicanthus), nearsightedness (myopia), strabismus (crossed eyes)
EARS
Malformation of the ear auricles, middle ear infections (otitis media), hearing loss
MOUTH, JAW
hoher Gaumen (Palatum arcuatum), kleiner Unterkiefer (Mikrognathie), Zahnfehlstellung
SKIN, SKIN APPENDAGES
Swelling of connective tissue in the hands and feet (lymphedema), increased skin moles (pigmented nevi), excessive body hair growth (hypertrichosis), malformation of fingernails and toenails (nail dysplasia), and loss of pigmentation (vitiligo)
NECK
Short, broad neck, low posterior hairline, upward-directed hairline at the back of the neck, lateral skin folds (pterygium colli)
CHEST
Rectangular chest shape (shield chest), wide-spaced nipples, inward-facing (inverted) nipples
SKELETON
weiter Winkel zwischen Ober-und Unterarm (Cubitus valgus), kurze Mittelhandknochen (Brachymetacarpie), Wirbelsäulenverkrümmung (Scoliosis)
THE FINDINGS ARE IN MOST CASES SO SUBTLE THAT THEY ARE ONLY RECOGNIZED BY AN EXPERIENCED SPECIALIST.
Most girls and women with Turner syndrome cannot be distinguished from other girls and women.
Various additional disorders occur more frequently in Turner syndrome, although the reason for this remains unknown in most cases. The most common problems that should be actively looked for at the time of diagnosis are kidney and heart malformations, especially abnormalities of the aorta. The following conditions also occur more often than in the general population: thyroid disorders (Hashimoto’s thyroiditis), celiac disease, nearsightedness (myopia), increased intraocular pressure (glaucoma), hearing loss, osteoporosis, and overweight.
MORE
Girls with Turner syndrome may sometimes experience specific difficulties at school. Typical are specific learning difficulties affecting numerical and mathematical skills as well as spatial orientation.
Es gibt viele Arbeiten über psychosoziale Probleme: Die betroffenen Mädchen sind im Vergleich zu Gesunden ängstlicher, weniger aggressiv, emotional unreifer, weniger selbstbewusst und dadurch oft weniger gut in der Gruppe Gleichaltriger integriert. Auf der anderen Seite zeigt eine neuere Studie (2004), dass Turner-Mädchen erstaunlicherweise oft eine bessere und längere Ausbildung aufweisen als Gleichaltrige (mehr höhere Schulen, mehr Universitätsabschlüsse). Dies zeigt, dass Schulprobleme, auch wenn sie häufiger sind als bei anderen, dank adäquater Betreuung in der Regel in eine gute schulische und berufliche Leistung münden.
An early diagnosis is crucial, as the timely initiation of appropriate measures can lead to a normal adult life.
For about 15 years, girls with Turner syndrome have been treated with growth hormone. With early initiation of therapy, final heights of around 160 cm are now no longer uncommon.
PUBERTY
Im Pubertätsalter werden die fehlenden Geschlechtshormone (Östrogene und Gestagene) in dem Alter und dem Entwicklungsstand angepassten Dosen ersetzt – eine normale Pubertätsentwicklung ist die Folge. Mädchen mit Turner-Syndrom haben bis auf die Eierstöcke normale weibliche Organe. Sie haben also eine normale Scheide und eine normale Gebärmutter. Mit einer Hormonersatzbehandlung werden sie normal menstruieren und auch normal sexuell aktiv sein können. Wegen der fehlenden Eizellen sind sie in der Regel aber unfruchtbar.
ADULTHOOD
Adult women with Turner syndrome should undergo regular medical check-ups, ideally with a physician who is familiar with Turner syndrome and its associated health issues. Particular attention should be paid to the heart, body weight, blood pressure, bone density, estrogen replacement therapy, and screening for other conditions that occur more frequently, such as hypothyroidism (see above).

SGA - SMALL FOR GESTATIONAL AGE
BUCH TAB
Prof. Dr. med. Urs Eiholzer has written two books in which he explains all important aspects of being born small for gestational age in a sensitive, concise, and accessible way. The guidebook “SGA – Small for Gestational Age” is aimed at parents of SGA children and helps them better understand the diagnosis.
Das im Karger-Verlag erschienene Fachbuch SGA-Mangelgeburt "Ursachen, Risiken, Therapien und Behandlung" ist ein Muss für Ärzte, die an Wachstumsstörungen, Adipositas, Diabetes und dem metabolischen Syndrom interessiert sind.
SGA und Kleinwuchs – Indikation für Wachstumshormon (PDF), Urs Zumsteg
TOO SMALL AT BIRTH OR TOO LIGHT FOR GESTATIONAL AGE
If a child is born too small or too light for its gestational age (small for gestational age, SGA), this can have lifelong consequences. Early evaluation is worthwhile, as treatment can support normal development.
Sie haben ein Kind bekommen, die Freude ist gross. Sie halten es im Arm und haben das Gefühl, es sei winzig. Selbst wenn es zum Termin auf die Welt gekommen ist, selbst wenn es nicht Ihr erstes Kind ist, sind Sie überrascht oder aufs Neue berührt, wie klein so ein Baby bei der Geburt ist. Klein kommen uns alle Neugeborenen vor, aber sie unterscheiden sich durchaus in Grösse und Gewicht. In der Regel wiegt ein Neugeborenes zwischen 2800 und 4200 Gramm und misst zwischen 47 und 55 Zentimeter. Einige Kinder – etwa 15% aller Neugeborenen – entsprechen, wenn sie zur Welt kommen, nicht dieser allgemeinen Norm, sie sind grösser oder kleiner.
MORE
The cause of SGA is usually a lack of nutrients to the fetus. This deficiency can result from maternal undernutrition or, particularly in developed countries, from impaired transfer of nutrients from the mother to the child. In most cases, the exact cause cannot be clearly determined.
Because the age of first-time mothers has increased over the past decades, more SGA children are being born today. Delaying the wish to have children leads, on the one hand, to more multiple pregnancies and fertility treatments, and on the other hand, older women are more likely to experience pregnancy-related complications.
FETAL REPROGRAMMING
Studien weisen darauf hin, dass der Organismus des Fetus den Stoffwechsel umschaltet – und zwar für immer, wenn die Zufuhr an Nährstoffen während der Schwangerschaft mangelhaft ist. Der Fetus entwickelt aufgrund der «Hungersnot» im Mutterleib eine kompensatorische Überlebensstrategie und konzentriert sich auf Kosten des Wachstums auf die Versorgung von lebenswichtigen Organen. Das Resultat dieser fetalen Programmierung ist das «besonders sparsame Individuum» (thrifty phenotype).
MORE
These so-called “thrifty phenotypes” (or SGA children) tend to have a smaller body size, a lower metabolic rate, less muscle mass, and reduced physical activity. They are therefore optimally adapted to an environment with chronically limited food availability. In times of famine, this metabolic reprogramming ensures survival. However, if the child is exposed to an environment with abundant nutrition after birth, this programming can lead to health problems.
CONSEQUENCES OF FETAL REPROGRAMMING
Very subtle abnormalities in glucose metabolism are often already detectable in childhood. In addition, insufficient supply to both mother and child leads to stress and elevated levels of the stress hormone cortisol, which can have long-lasting effects throughout life. As a result, such children are often more sensitive to stress than others.
MORE
All of these mechanisms—namely reduced muscle mass, increased fat mass, less physical activity, reduced pancreatic islet cells, and increased adrenal cortex activity—raise the later risk of insulin resistance. As a result, the susceptibility to type 2 diabetes, high blood pressure, heart attack, and stroke increases in adulthood.
The diagnosis of SGA continues to affect children even at school age. The association between low birth weight and later lower cognitive performance, poorer career prospects, reduced social skills, and behavioural problems is well documented.
TREATMENT OF INSUFFICIENT GROWTH
Im Laufe der Kindheit steht das Wachstumsproblem im Vordergrund, später im Erwachsenenalter dann manchmal die Probleme der Insulinresistenz.
MORE
Die meisten zu klein geborenen Kinder holen in den ersten zwei Lebensjahren ihr Wachstumsrückstand auf. Bei rund zehn Prozent der Kinder, die zu klein und untergewichtig zur Welt gekommen sind, bleibt das Aufholwachstum in dieser Zeit aus. In der Schweiz werden Behandlungskosten mit Wachstumshormon dann übernommen, wenn folgende Kriterien erfüllt sind: Gewicht und/oder Grösse sind bei der Geburt um 2 Standardabweichungen kleiner als bei Normalgeborenen. Bis zum vierten Lebensjahr findet kein Aufholwachstum statt. Die aktuelle Grösse des Kindes liegt mindestens 2.5 Standardabweichungen unter der Grösse von Gleichaltrigen. Die Wachstumsgeschwindigkeit im vergangenen Jahr beträgt weniger als 0 SDS. Die Angleichung an die elterliche Zielgrösse beträgt mindestens -1 SD. Ausserdem müssen vor einer Therapie alle anderen Gründe für Kleinwuchs (z.B. ein Wachstumshormonmangel oder eine Hypothyreose) ausgeschlossen werden. Nach einem Jahr muss die Behandlung evaluiert werden. Ziel der Behandlung ist nicht nur die Beeinflussung des Längenwachstums, sondern auch des Muskelaufbaus zuungunsten des Körperfettanteils, weil dies das Risiko von Diabetes reduziert.
EARLY DIAGNOSIS AND TREATMENT ARE CRUCIAL
We believe it is important for paediatricians to pay early attention if an SGA child has not shown catch-up growth by the age of two, so that any other causes of a growth disorder are not overlooked.
MORE
Early assessment is also important because increased hormone secretion from the adrenal cortex can lead to a slight acceleration of bone maturation. As a result, it is not uncommon for a seven-year-old SGA child to grow somewhat faster and therefore no longer meet the criteria for treatment. However, this mild acceleration of growth unfortunately usually leads to a slight reduction in final height, as puberty and the associated pubertal growth spurt tend to begin earlier, causing growth to stop sooner.
SILVER-RUSSELL SYNDROME
It is now generally assumed that Silver-Russell syndrome represents a variant of SGA in most cases, with asymmetry between the two sides of the body typically observed in addition to short stature and low body weight.
DEFINITION SGA
The abbreviation SGA stands for “small for gestational age.” SGA children are therefore those who are born with a low weight and/or a short birth length relative to their gestational age (“small at birth”). To assess whether birth weight and/or birth length are insufficient, standard reference tables and growth charts are used. In general, an infant is considered SGA if weight and/or length fall within the lowest 5% for children of the same gestational age. For a baby born at term (40 weeks’ gestation), this corresponds to a weight below 2.63 kg for girls and 2.74 kg for boys, and a length of less than approximately 47 cm.
PRADER-WILLI SYNDROME
PWS – a rare genetic disorder
PRADER-WILLI SYNDROME OCCURS IN APPROXIMATELY 1 IN 16,000 NEWBORNS.
In Switzerland, approximately 3–4 children are born with Prader-Willi syndrome each year. Because families of affected patients had few places to turn to for support, Prof. Dr. Urs Eiholzer began, more than 20 years ago, to take a particular interest in this condition. Today, the Paediatric Endocrinology Centre in Zurich is considered one of the leading centres worldwide for patients with Prader-Willi syndrome.
Prader-Willi syndrome was described in 1956 by the Zurich physicians Andrea Prader, Alexis Labhart, and Heinrich Willi. In infants, a pronounced generalized muscle hypotonia is already noticeable, the so-called “floppy infant” phenomenon. Between the ages of 2 and 4 years, the child develops a strong drive to eat, which leads to obesity.
MORE
Children grow at a slower pace and show below-average development in terms of gross motor skills and intelligence. A characteristic feature is an altered body composition, with increased fat mass and reduced muscle mass. In adulthood, the average height of patients with Prader-Willi syndrome is 146 cm for women and 152 cm for men. Secondary conditions related to the syndrome itself or to obesity are common.
The genetic defects underlying Prader-Willi syndrome are largely known. According to current understanding, the symptoms are caused by a dysfunction of the diencephalon.
Thanks to the extensive experience in caring for patients and families, as well as the ongoing scientific evaluation of outcomes, new treatment concepts are developed and implemented at the Paediatric Endocrinology Centre in Zurich. These treatment concepts receive international recognition. In many patients, growth and body proportions can thus be normalised.
PRADER-WILLI SYNDROME AT A GLANCE
THE SYNDROME WAS DESCRIBED IN 1956 BY THE ZURICH PHYSICIANS ANDREA PRADER, ALEXIS LABHART, AND HEINRICH WILLI.
Its main features are:
MUSCLE WEAKNESS
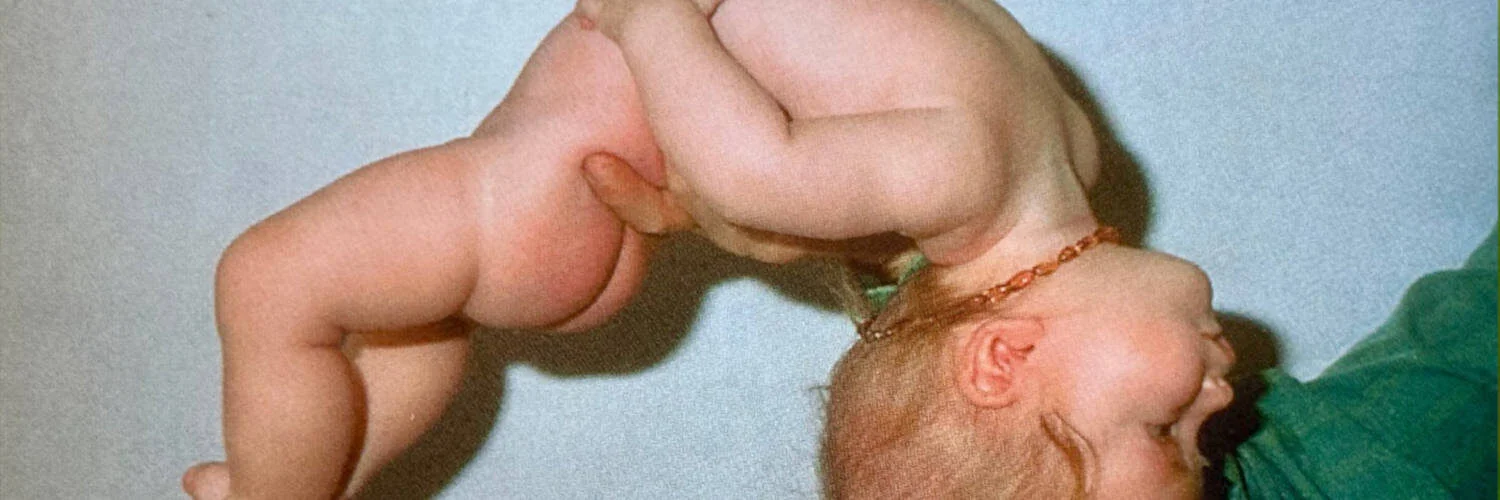
One of the earliest signs of PWS is muscle weakness. Even in the womb, fetuses with PWS move less than healthy ones, and after birth, infants appear floppy. Their arms and legs seem weak, and they move very little on their own. They are very quiet, respond little to their environment, and sleep a lot. Because muscle weakness also affects sucking and swallowing ability, infants with PWS often do not initially take in enough food and are underweight. Over time, the children become stronger and more alert, but a mild to more pronounced degree of muscle weakness usually persists.
EXCESSIVE HUNGER (HYPERPHAGIA)
After the period of feeding difficulties and low weight, the eating behaviour of children with PWS changes fundamentally between the ages of two and three. Eating becomes increasingly important. Later on, the children develop an almost insatiable appetite that more or less persists throughout their entire lives. Continuous supervision and restriction of food intake is the most difficult, but also the most important task for parents and other caregivers of children and adults with PWS. Without clear external limits, this excessive appetite leads to significant weight gain and sometimes severe obesity. Because children with PWS are less active and have less spontaneous movement than other children, they also burn fewer calories.
SHORT STATURE (GROWTH RETARDATION)
Another important feature of PWS is short stature. The delayed growth, which is already noticeable in early childhood, has lasting effects in adulthood: patients with PWS remain short. On average, women reach a height of 146 cm and men 152 cm.
HYPOGONADISM
From birth, children with PWS often show underdevelopment of the genital organs. During puberty, physical development is usually delayed and incomplete. Most young men with PWS do not experience a voice change, and most young women with PWS do not have a menstrual cycle. Interest in sexuality and sexual drive are often low. Due to their physical development, individuals with PWS are in most cases infertile.
KOGNITIVE BEEINTRÄCHTIGUNG
The psychomotor and intellectual development of children with PWS is generally already delayed in infancy. Speech and gross motor development (sitting, walking) are particularly affected. While some children are able to attend mainstream school, others show a clear developmental delay compared to their peers. Most feel comfortable in smaller, special education–oriented class settings.
VERHALTENSAUFFÄLLIGKEITEN
Children with PWS are usually affectionate and compliant in early childhood, but at school age they may sometimes become strongly oppositional, react with sudden anger, and slam doors without being able to calm down. Unpredictable changes in their daily routine are particularly difficult for them, as they like to know exactly—and well in advance—what to expect. Temper tantrums, which affect many children with PWS before puberty, become less frequent later on. However, some adolescents with PWS may experience depressive phases, partly because they become more aware of being different.
MORE
Difficult but very important for parents of children with PWS is the understanding that, despite their best intentions, they cannot make their child “healthy.” The challenges faced by a child with PWS are determined from birth. This insight is crucial in order to prevent both overburdening the child and feelings of guilt in the parents. Even with continuous therapy and the best possible care, the limitations imposed by PWS cannot be overcome. At the same time, awareness of these limitations must not discourage parents and caregivers of individuals with PWS. Their commitment, together with support from an interdisciplinary team, is essential for the physical and emotional well-being of the patients and is worthwhile in every case, even when the diagnosis is made later rather than immediately.
VIDEOS ON THE TOPIC
Interview with Urs Eiholzer on Prader-Willi syndrome
“Unremarkable yet remarkable: Living with Prader-Willi syndrome”
OUR TREATMENT APPROACH
The main challenge of PWS lies in the variability of its symptoms. First, it requires someone—for example, the doctors in the maternity clinic or later the responsible paediatrician—who considers the diagnosis and initiates the necessary investigations. To date, no explanation has been found as to why children with PWS show symptoms of varying severity. For everyday life with a child with PWS, this primarily means one thing:
EVERY CHILD IS DIFFERENT – EVERY CHILD NEEDS DIFFERENT SUPPORT AND INDIVIDUAL CARE.

CALORIC RESTRICTION
Erste und wichtigste therapeutische Massnahme ist die Beschränkung der Kalorienzufuhr. Das ist ein permanenter Kampf, der in der Regel nur einigermassen zum Erfolg führt, wenn der Kühlschrank abgeschlossen wird und kein Essen zugänglich ist.
MORE
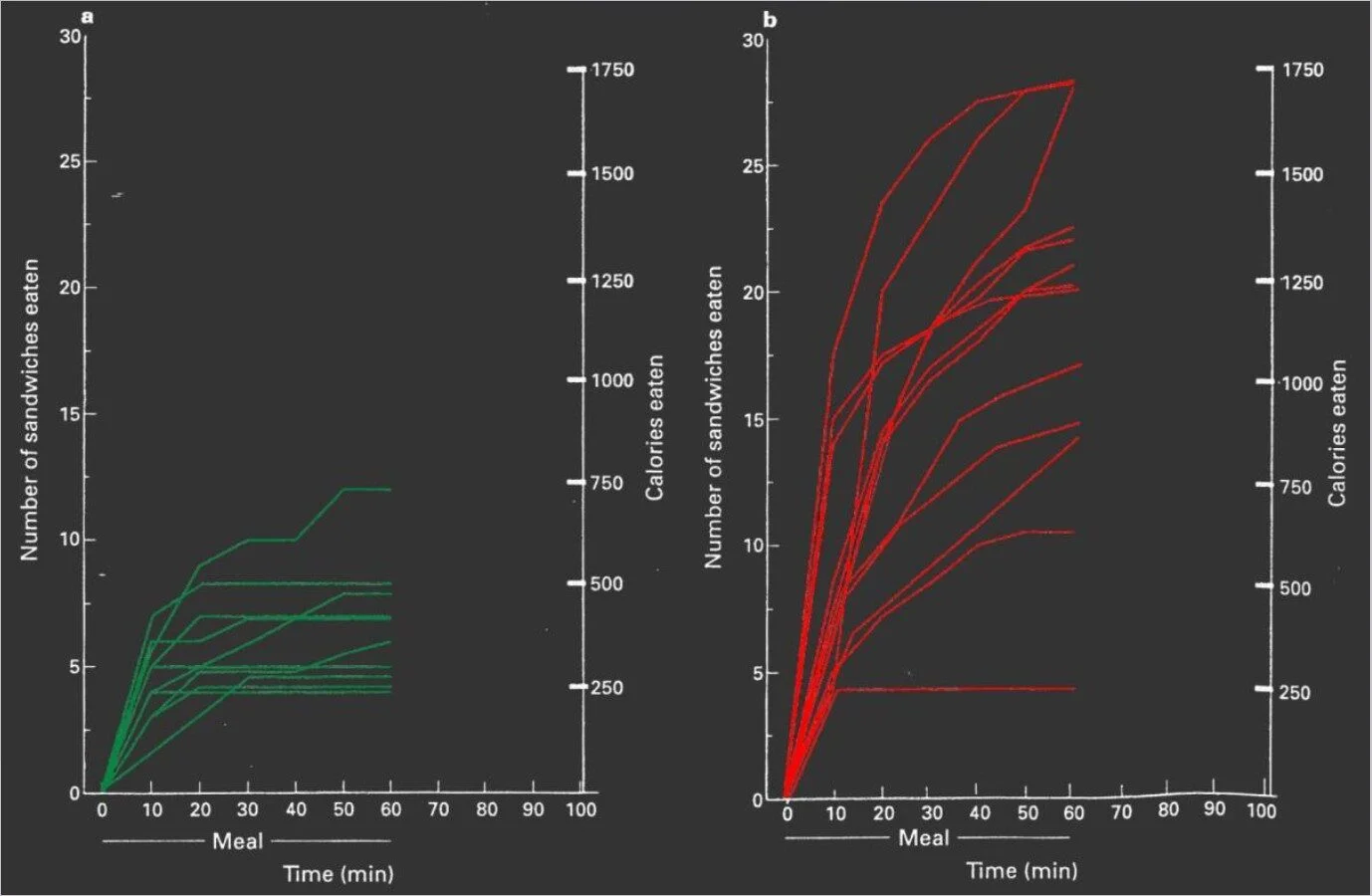
Even strict supervision and consistently locking away food can only limit, but not prevent, overweight or obesity. This is because individuals with PWS have an almost insatiable appetite. The graph shows that children with PWS, unlike other children with similarly high body weight, cannot stop eating when they are allowed to eat as many sandwich portions as they like (PWS children on the right). Y-axis: number of sandwich portions eaten (1/4 sandwich). X-axis: time
External control is highly effective.
This can be parents, family members, or caregivers.
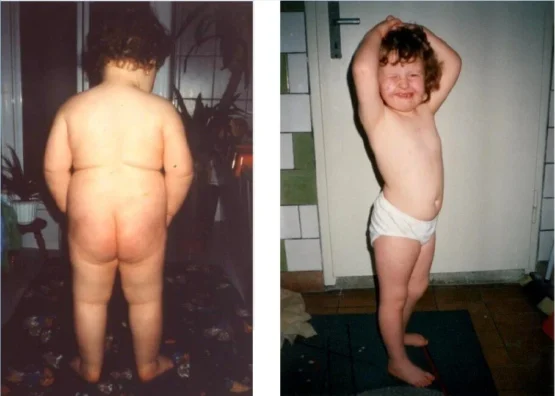
Julia, before and after food control. Notable: just three months and one phone call later. The food control was implemented without us having met the family in person.

TREATMENT WITH GROWTH HORMONE
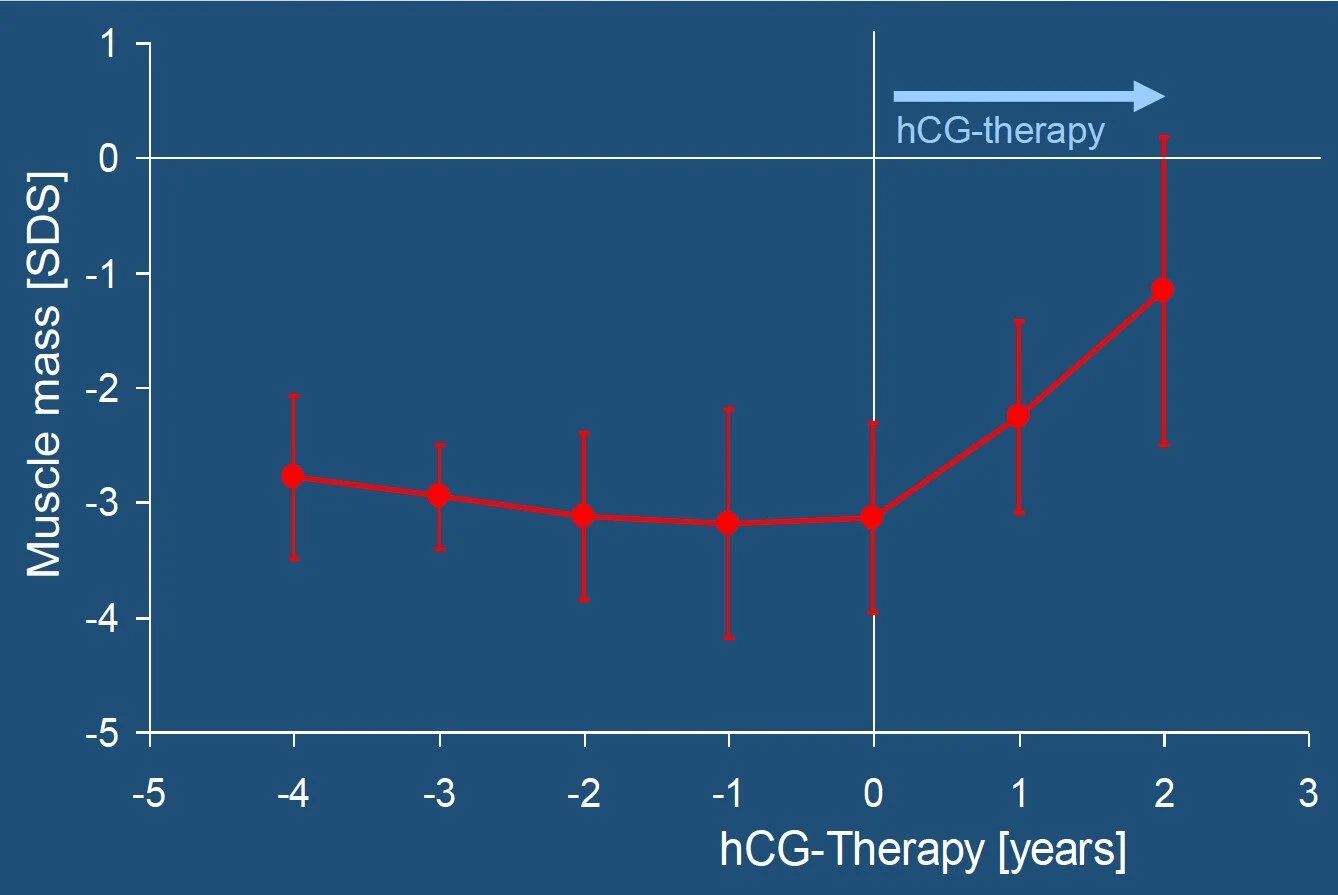
Kinder und Erwachsene mit PWS sind kleinwüchsig. Ende der 1980er Jahre wurde zudem entdeckt, dass sie – im Vergleich zu gesunden übergewichtigen Kindern – eine verminderte Muskelmasse haben.
MORE
Short stature and reduced muscle mass are typical symptoms of growth hormone deficiency. For this reason, treatment of children with PWS using growth hormone began in 1990. Several studies have shown that growth, body composition, and physical performance can be significantly improved with growth hormone therapy. Even better results are achieved when treatment is started before the age of 2.5 years.
The same patient – two years later
Under restricted caloric intake and growth hormone treatment.


DAILY TRAINING
Inaktivität und wenig Freude an körperlicher Betätigung sind weitere charakteristische Symptome des PWS. Eine Hormontherapie kann zwar das Wachstum normalisieren und die Körperzusammensetzung verbessern, aber auch unter langdauernder Wachstumshormonbehandlung bleibt bei PWS-Kindern die Muskelmasse deutlich vermindert und die Fettmasse erhöht - selbst wenn das Gewicht normal ist.
MORE
To improve muscle mass and increase energy expenditure, it is beneficial for affected children and adults to follow a structured training programme on a daily basis. The importance of physical activity must be clearly communicated to parents, caregivers, and individuals with PWS. One study showed that 3–4 minutes of calf muscle training per day (3 sets of 12 repetitions) led to an increase in calf circumference in both children with PWS and their healthy siblings. The low muscle mass in children with PWS is largely a consequence of inactivity. The same applies to muscle strength. And the surprising finding: after training, children with PWS spontaneously walk significantly longer distances, meaning that enjoyment of movement can be activated. Before training, the spontaneous walking distance was 10 km over 3 days; after training, it increased to 18 km. (No significant change was observed in healthy children.)


SUBSTITUTION WITH SEX HORMONES
The stagnation of pubertal development is very distressing for those affected—for example, the absence of voice breaking in male adolescents. The underlying cause is a central feature of PWS and is called “hypogonadism.” This so-called underfunction of the testes or ovaries not only affects pubertal development and psychological maturation, but also growth and body composition.
MORE
Prader–Willi syndrome and Hypogonadism - IPWSO
Puberty
Dass die Pubertät oft unvollständig bleibt liegt an einer Fehlregulierung des Zwischenhirns von PWS-Betroffenen. Bedingt durch die unterschiedliche Produktion der Geschlechtshormone ist dies bei Jungen und Mädchen verschieden:
- Östrogene werden nicht nur in den Eierstöcken, sondern auch im Fettgewebe hergestellt. Deshalb haben Mädchen weitgehend eine normale Pubertät, meist aber ohne Zyklus.
- Testosteron wird praktisch nur in den Hoden produziert, deshalb haben PWS-Jungen wenig Pubertätsentwicklung, insbesondere ohne Stimmbruch.
Und: Jungen brauchen Testosteron für die Muskelbildung.
Although hypogonadism in PWS is well documented, the replacement of sex hormones remains partly controversial to this day. This is mainly based on the long-standing belief that an increase in the male sex hormone testosterone could lead to more aggressive behaviour in young men. To date, however, no scientific studies in individuals with PWS have confirmed this. In our experience, we have had consistently good results with sex hormone replacement in adolescents with PWS, provided that treatment is started at the physiologically appropriate time.

FAMILY COACHING
Families with children with PWS are usually exposed to greater psychosocial stress than other families.
Therefore, we consider supporting the family to be particularly important, for example
- in restricting caloric intake over 24 hours
- in implementing a structured daily exercise programme
- in cases of temper outbursts, stubbornness, depression, social withdrawal, and “skin picking”
- in medical interventions and treatments
- in educational support services and in finding schools and residential placements
- bei behördlichen Angelegenheiten
Families should generally feel secure and well supported. This requires a case manager who can coordinate and integrate the various findings from the different specialists.
MORE
The easy, conflict-free path is not always the best. Thoughts by Urs Eiholzer.
In the past, Prader-Willi syndrome was primarily associated with hyperphagia and intellectual disability. From the 1990s onwards, attention shifted to hypothalamic dysfunction, with a focus mainly on endocrine management. However, for about 40 years it has been known that, in PWS, psychiatric conditions are central in the medium and long term and are decisive for the quality of life of affected individuals and their families—and this remains true today. Against the background of sometimes severe psychiatric disorders, somatic care is in fact secondary and, in comparison, relatively straightforward.
Professor Prader hat mich damals mit der Betreuung seiner Patienten mit Prader Willi Syndrom beauftragt, weil ich einerseits bei ihm zum Facharzt für Endokrinologie ausgebildet wurde und andererseits, weil er meine langjährige Ausbildung und Tätigkeit als Psychotherapeut mit psychoanalytischem und familientherapeutischem Hintergrund kannte und schätzte. Damals war noch nicht bekannt, dass PWS Betroffene in der späten Kindheit und im Erwachsenenleben derart häufig an schwersten psychischen Störungen erkrankten. Es ging Prader darum, die depressive Grundstimmung der Eltern und des Familiensystems aufzufangen, welche weitgehend aus der Ohnmacht der Medizin entstand und als Folge die Eltern und Angehörigen hilflos liess. Um aus dieser Hilflosigkeit auszubrechen, habe ich damals zusammen mit der Elterngruppe, deren Gründungsmitglieder Andrea Prader und ich waren, Studien über das PWS begonnen und neue Entdeckungen in Publikationen und Büchern beschrieben. Die allgemeine depressive Grundstimmung der Familien ist damals dank dieser Erkenntnisse und entsprechend neuen Therapieangeboten von einer neuen Welle des Optimismus in den betroffenen Familien abgelöst worden. Bald zeigte sich aber die andere Seite. Je normaler unsere Patienten mit Prader Willi Syndrom ausgesehen haben und wahrgenommen wurden, desto auffallender wurden ihre geistigen und psychischen Defizite und desto stärker sind die häufigen massiven psychischen Störungen wie Depressionen und Psychosen. Ich erinnere mich an eine Fahrt der PWS Eltern an einen Kongress der IPWSO in Jesolo. Auf der Hinfahrt waren alle glücklich und auf der Heimfahrt haben viele geweint. An diesem Kongress wurde zum ersten Mal breitflächig darüber gesprochen, wie häufig und wie massiv die psychischen Auffälligkeiten bei älteren Kindern und Erwachsenen sind. Lösungen waren noch keine in Sicht. Ich habe früh bemerkt, dass es für den späteren Verlauf von entscheidender Bedeutung ist, die familiäre Struktur zu beeinflussen und insbesondere die Eltern dazu zu bringen, die Kinder mit Prader Willi Syndrom in einer klar strukturierten Familiensituation aufwachsen zu lassen – eine Erkenntnis, die heute insbesondere im englischen Sprachraum völlig unwidersprochen ist. Alle Familien, die ich je betreut habe, wurden auch psychotherapeutisch in einem Familiensetting betreut und gecoacht, ohne dass sie das immer wahrgenommen haben. Viele Familien die ich betreut habe, dürften sich an harte Auseinandersetzungen mit mir erinnern, weil ich immer versucht habe, die Zukunft der psychischen Gesundheit dieser Kinder im Auge zu behalten. Ich habe oft gesagt, dass die Kindheit nur ein Übergang ist und dass auch vom Prader Willi Syndrom Betroffene nachher noch 60 Jahre oder länger erwachsen sein könnten und dass die Kindheit dazu dient, dass die Betroffenen das Erwachsenenleben mit einer möglichst hohen Lebensqualität meistern können. Wahrscheinlich wären auch damals verschiedentlich einige Eltern gerne davongelaufen. Sie konnten allerdings nicht, da es ganz einfach keine weitere Fachstelle für die Betreuung vom Prader-Willi Syndrom Betroffenen in der Schweiz gab.
If one focuses solely on the biological aspects of individuals with PWS, the approach is of course different and much less conflict-laden. However, it does not correspond to my treatment philosophy or my personal approach that a physician adopts the family’s perspective and only says what they want to hear. This is nothing more than an echo chamber, which exposes the later mental health of older children and adults with PWS to additional risks. I am convinced that those families who are able to seize the opportunity should be given that chance.

EARLY INTERVENTION, PHYSIOTHERAPY, SPEECH THERAPY
Entsprechend den spezifischen Bedürfnissen des Kindes und dem lokalen Therapieangebot werden bereits im Säuglings- und Kleinkindalter die notwendigen Fördermassnahmen angeboten.
MUSCLE STRENGTHENING
Physiotherapy should primarily focus on strengthening the muscles, given the persistent muscle weakness and insufficient muscle mass. Early intervention aims to encourage the child to reach developmental milestones.
SPEECH THERAPY
In cases of delayed or impaired language development, speech therapy counselling should begin around the child’s third birthday as the most important measure.
PSYCHOLOGICAL COUNSELLING
Families with children with PWS are usually exposed to greater psychosocial stress than other families.
Prudent use of resources
Ausserdem hat sich gezeigt, dass die Erziehung von Kindern mit PWS einen bedeutenden Einfluss auf deren Gewichtsentwicklung haben kann. Psychologische Beratung von Eltern oder Familien zielt deshalb einerseits darauf ab, die Betroffenen zu unterstützen und ihnen im haushälterischen Umgang mit ihren Ressourcen zu helfen, und andererseits auf eine Beeinflussung des Erziehungsverhaltens in Richtung mehr Klarheit und Konsequenz. Die Erfahrung zeigt aber auch, dass es den Familien oft nicht leicht fällt, sich einzugestehen, dass die eigenen Ressourcen nicht mehr ausreichen und dass sie Hilfe und Unterstützung von aussen brauchen.

NOONAN-SYNDROM
BUCH TAB
Read more about Noonan syndrome in our brochure "Das Noonan-Syndrom - Wie erkennt man es? Wie unterstützt man Betroffene"
OFT AN ODYSSEY UNTIL THE DIAGNOSIS IS REACHED
Noonan syndrome is a rare genetic disorder that affects approximately 40 newborns per year in Switzerland. In the past, the diagnosis of Noonan syndrome was made solely based on clinical features (characteristic facial appearance, congenital heart defects, short stature). Today, genetic testing is also performed, although in about 20% of cases no genetic mutation can be identified. People with mild forms often remain undiagnosed throughout their lives.
The main challenge in Noonan syndrome is the wide spectrum of symptoms. For this reason, it can often take a long time before a diagnosis is made. Not all physicians in maternity wards or the child’s primary care paediatrician are familiar with the many variations of Noonan syndrome. When there is a clear suspicion, the child is referred to a geneticist. Parents then need a doctor who is familiar with the syndrome and who can explain the range of symptoms and build a trusting relationship. The physician should also be able to anticipate the specific problems caused by Noonan syndrome and involve the various specialists at the right time to make use of their expertise. It can be difficult to find a specialist who can take on this role, and in most cases parents must assume the role of coordinating the “care team.”
At PEZZ, parents of children with Noonan syndrome are supported by a leading expert in this field, Prof. Dr. Dr. med. Kees Noordam.
MAIN CHARACTERISTICS
FACE
Typical facial features can often already be observed in newborns. The degree of these features varies widely and they tend to be less pronounced in adulthood. Common findings include a triangular face shape, widely spaced eyes, drooping eyelids, a small lower jaw, low-set ears, a short neck, and a low posterior hairline forming a W-shape.
HEART
Congenital heart defects are a second important clue in making the diagnosis. A narrowing of the pulmonary valve is particularly common. This leads to increased strain on the heart, and the child has reduced physical endurance and tires more easily. The occurrence of additional heart defects is possible. A heart murmur is often audible in the first days after birth, or the child feeds poorly and appears pale.
MORE
SMALL SIZE
Obwohl das Geburtsgewicht und die Geburtsgrösse in der Regel normal sind, sind Kinder mit Noonan-Syndrom später kleiner als für ihr Alter erwartet. Die Pubertät verzögert sich um etwa 2 Jahre und die Endgrösse wird erst spät erreicht. Männern erreichen zwischen 157 und 169 cm, Frauen zwischen 148 und 153 cm.
MUSCULOSKELETAL SYSTEM
On physical examination, reduced muscle tone is noticeable. Chest wall deformities (pectus excavatum, pectus carinatum, scoliosis) may also be present, as well as a tendency to develop lymphoedema. In boys, undescended testes are common.
BLEEDING DISORDERS
Disorders related to blood clotting also occur more frequently. They may present as easy bruising, heavy menstrual bleeding, or increased blood loss after surgery. Therefore, blood clotting should always be assessed before an operation, and the anaesthetist should be informed.
EYES
About 90% of affected individuals have a refractive error and require glasses, and the risk of strabismus is increased.
CHRONIC PAIN
Since the entire organ system may be subtly affected, many children and adults with Noonan syndrome experience pain in the joints, extremities, back, muscles, or abdomen.
FEEDING PROBLEMS IN THE FIRST TWO YEARS
Parents often remember the difficulties with feeding and drinking most vividly. The most common problems include poor sucking, refusal to drink, recurrent and sometimes forceful vomiting, bloating, and constipation. In the first year, children gain weight only very slowly. From the second year onwards, the situation usually improves. However, most children continue to have a poor appetite and remain thin.
PSYCHOMOTOR DEVELOPMENT AND BEHAVIOUR
Due to muscle hypotonia, motor milestones such as crawling, standing, and walking are reached later. In some cases, there is also a delay in speech development. Cognitive abilities are within the normal range in up to 80% of cases, with an IQ between 70 and 120. Learning difficulties are present in about one third of cases. There are reports of deficits in the ability to recognise and respond appropriately to emotions (alexithymia). Many parents also observe attention difficulties, mood disturbances, and low frustration tolerance in their children.
GUIDELINES FOR TREATMENT
Jedes Kind ist anders - jedes Kind braucht andere Formen der Hilfe und unterschiedliche individuelle Unterstützung. Die Hilfe von Experten - Spezialisten verschiedener Fachrichtungen, Kardiologen, Kinderärzten, Logopäden, Physiotherapeuten, Psychologen – ist daher sehr wichtig. Ebenso hilfreich sind die Ratschläge und Erfahrungen anderer Eltern von Kindern mit Noonan-Syndrom, die z. B. über Elternselbsthilfegruppen ausgetauscht werden können.
MORE
After confirming the diagnosis through genetic testing, the following examinations should be carried out.
- A comprehensive cardiac examination (including an ultrasound of the heart),
- Eine Ultraschalluntersuchung der Nieren,
- Assessment of testicular descent,
- Eye examinations
- Assessment of hearing
- Bei häufigem Erbrechen sollten Untersuchungen zum Nachweis eines gastro-ösophagealen Refluxes und einer Malrotation durchgeführt und entsprechend behandelt werden. In schweren Fällen kann eine Sondenernährung notwendig sein.
- Eine Entwicklungsbeurteilung sollte am Ende des ersten Lebensjahres und bei Eintritt in die Grundschule und in die weiterführenden Schulen erfolgen.
- Bei Bedarf braucht es eine psychosoziale Betreuung für Kind und Eltern.
- Eine Basisuntersuchung der Blutgerinnung sollte nach dem 5. Lebensjahr durchgeführt werden oder früher, wenn eine grössere Operation geplant ist.
- Die Schilddrüsenfunktion sollte alle 3-5 Jahre kontrolliert werden.
- Entwicklungsverzögerungen, die durch die muskuläre Hypotonie verursacht werden, verbessern sich mit Beschäftigungs- und Physiotherapie.
- Wachstums- und Gewichtsentwicklung sollte anhand der Noonan-spezifischen Wachstumskurven erfolgen. Wenn nach dem Alter von 2 Jahren die Körpergrösse unter dem Mittelwert für Noonan-Syndrom-Standard liegt, muss eine Beurteilung durch einen pädiatrischen Endokrinologen erfolgen. In der Schweiz wird die Wachstumshormontherapie aktuell nur bei nachgewiesenem Wachstumshormonmangel bezahlt. Daher sollten bei Kleinwuchs und IGF-1-Spiegel < -1 SD Wachstumshormonstimulationsteste durchgeführt werden.
- Es ist sinnvoll, im Erwachsenenalter erneut neuropsychologische Tests durchzuführen, wenn der Patient Symptome einer Stimmungs-/Angststörung aufweist.

KALLMANN SYNDROM
IN ALLER REGEL OHNE BEHANDLUNG KEINE PUBERTÄTSENTWICKLUNG
Das Kallmann Syndrom ist definiert als gleichzeitiges Bestehen einer Störung des Geruchssinns und einer fehlenden Steuerung der Hoden durch das Zwischenhirn.
GERUCHSINN
Die Zellen für den Geruchssinn wie auch die Zellen, welche die Signale für die Steuerung der Hoden weitervermitteln entstehen aus Vorläuferzellen, die in ihrer Entwicklung von gemeinsamen Steuersignalen abhängen. Beim Kallmann-Syndrom kommt es infolge mehrerer bekannter Gendefekte zu einer gestörten Entwicklung dieser Vorläuferzellen. Dies führt dazu, dass Betroffene Gerüche nicht wahrnehmen können und in aller Regel ohne Behandlung keine Pubertätsentwicklung erleben.
Die Häufigkeit liegt bei etwa 1:10’000 für Männer. Auch Frauen können betroffen sein (1:50'000), wobei die Diagnose bei Nichteinsetzen der Menstruation, jedoch normalen äusseren Geschlechtsorganen oft erst spät gestellt wird.
MORE
Die Betroffenen nehmen in der Regel nicht wahr, dass ihr Geruchssinn nicht wie bei den anderen funktioniert, weil sie ja damit aufwachsen und nichts anderes kennen. Meistens wird erst die ausbleibende Pubertätsentwicklung bemerkt, wobei es manchmal erstaunlich lange geht, bis die Diagnose gestellt und die Betroffenen adäquat medizinisch versorgt werden können. Die Ursache für die verzögerte Diagnose liegt darin, dass Betroffene und oft auch behandelnde Ärzte davon ausgehen, dass es sich um einen sogenannten "Spätentwickler" im Sinne einer Normvariante handle. Weitere Auffälligkeiten sind ein Hochwuchs (im Verhältnis zur Elterngrösse) mit langen Extremitäten; überdurchschnittlich häufig treten zudem Hörstörungen und Nierenfehlbildungen auf.
Die betroffenen Jugendlichen und auch die erwachsenen Männer brauchen eine lebenslange Ersatzbehandlung mit männlichem Geschlechtshormon. Mit einer adäquaten Behandlung sind die Pubertätsentwicklung und auch das spätere Sexualleben normal. Solange allerdings nur das männliche Geschlechtshormon ersetzt wird, kommt es zu keiner Reifung der Samenzellen. Sobald eine Fruchtbarkeit gewünscht wird, braucht es eine andere, etwas komplizierter Behandlung mit übergeordneten Steuerhormonen.

KLINEFELTER SYNDROM
DIE HÄUFIGSTE CHROMOSOMENSTÖRUNG BEIM MANN
Das Klinefelter Syndrom ist die häufigste Chromosomenstörung beim Mann. Etwa jedes tausendste männliche Neugeborene ist davon betroffen. Oft wird die Diagnose erst im Erwachsenenalter gestellt - wenn ein Paar ungewollt kinderlos bleibt. Knaben und Männer mit Klinefelter-Syndrom haben in ihrem Chromosomensatz ein X zu viel: anstelle von 46 Chromosomen mit einem X- und einem Y-Chromosom besteht der Chromosomensatz aus 47 Chromosomen mit einem Y Chromosom und 2 X-Chromosomen.
KNABEN MIT KLINEFELTER-SYNDROM SIND OFT GRÖSSER ALS MAN AUF GRUND DES FAMILIENRAHMENS ERWARTEN WÜRDE.
Als spezielle Besonderheit ist oft die Beinlänge mehr betroffen als die Länge des Oberkörpers. Einzelne Knaben mit Klinefelter-Syndrom haben eine fehlende oder unvollständige Pubertät, die meisten zeigen aber mit Ausnahme des Hodenwachstums eine normale Entwicklung: Männer mit Klinefelter-Syndrom haben in der Regel ein Hodenvolumen, welches deutlich zu klein und in der Regel nicht grösser als 5 ml ist. Da die spermienbildenden Zellen stärker betroffen sind als die Zellen, die das männliche Geschlechtshormon Testosteron produzieren, bleibt die Hormonversorgung oft über längere Zeit ausreichend. Eine verminderte Spermienkonzentration im Samenerguss kann jedoch zu Unfruchtbarkeit führen. In den Hoden selbst sind allerdings oft Spermien vorhanden. Es konnte in den letzten Jahren gezeigt werden, dass solche Spermien mit technischen Mitteln gewonnen werden und mit einer Eizelle verschmolzen, der Partnerin in die Gebärmutter eingesetzt zu einer normalen Schwangerschaft führen können.
MORE
Bei ausreichender eigener Produktion des männlichen Geschlechtshormons oder, falls nötig, dank einer Ersatzbehandlung mit männlichem Geschlechtshormon sind Männer mit Klinefelter-Syndrom normal sexuell aktiv. Es ist allerdings bekannt, dass vor allem Jugendliche mit Klinefelter-Syndrom während Pubertät und Adoleszenz häufiger psychologische Probleme zeigen als Jugendliche mit normalem Chromosomensatz. Dies bedarf manchmal einer besonderen Betreuung von erfahrenen Jugendärzten und Psychologen.