PUBERTÉ
PROBLÈMES À L’ÉCOLE ?
NE MANGE PLUS ?
PRÉVENIR / GÉRER LES CRISES
LA NÉCESSITÉ D’UNE MÉDECINE SPÉCIALE DE L’ADOLESCENCE

CROISSANCE PENDANT LA PUBERTÉ
BUCH TAB
L’Atlas de croissance PEZZ est également disponible sous forme de livre chez PEZZ Publishing.
QUAND LE CORPS ET L’ESPRIT CHANGENT
Le développement pubertaire commence généralement chez les filles entre 9 et 13 ans et chez les garçons entre 11 et 15 ans. Cependant, il peut débuter plus tôt ou plus tard, être trop précoce ou trop tardif, ou ne pas apparaître du tout. Chez certains adolescents, des examens médicaux et, si nécessaire, un traitement peuvent être nécessaires.
La puberté s’accompagne de changements biologiques, psychologiques et sociaux, souvent vécus comme des périodes de crise. Des troubles psychosomatiques sont également fréquents. Au Centre de pédiatrie endocrinologique de Zurich, les incertitudes pouvant survenir pendant le développement pubertaire et adolescent sont abordées et réduites grâce à un accompagnement professionnel. Cela permet de gérer les crises et de traiter efficacement les troubles psychosomatiques.
Le bien-être émotionnel et le développement psychosocial qui y est lié sont fortement influencés par une taille trop petite ou par un début de puberté trop précoce ou trop tardif. Cela peut à son tour entraîner des modifications du comportement social et des difficultés scolaires. Dans notre centre, les jeunes patients sont, si nécessaire, également suivis par des psychologues spécialisés dans les problématiques pubertaires.

DÉVELOPPEMENT PUBERTAIRE
CHEZ LES FILLES
Chez les filles, le développement pubertaire commence généralement vers 11 ans avec le développement des seins, la croissance des poils pubiens et une accélération de la croissance. La première menstruation survient en général vers 13 ans. À 15 ans, la croissance est généralement terminée et les cycles fertiles deviennent plus réguliers, ce qui se traduit par un cycle menstruel stable.
CHEZ LES FILS
Chez les garçons, la puberté commence généralement vers 13 ans (environ 2 ans plus tard que chez les filles) avec l’augmentation de la taille des testicules et la croissance des poils pubiens. Entre 14 et 15 ans, la puberté atteint son apogée : la vitesse de croissance est maximale, la voix se transforme et le premier éjaculat survient. Vers 17 ans, la croissance et le développement pubertaire sont généralement terminés.

QUAND FAUT-IL ENVISAGER UNE ÉVALUATION COMPLÉMENTAIRE ?
BUCH TAB
Dans l’article Normvarianten und Pathologien der Pubertätsaentwicklung la Dr Claudia Katschnig explique que la détection de troubles nécessite des connaissances approfondies.
Lisez également le article dans le Beobachter du 23 novembre 2018
TROP TÔT, TROP TARD?
On parle de puberté précoce — pouvant nécessiter une évaluation médicale et éventuellement un traitement — lorsque le développement pubertaire débute avant l’âge de 8 ans chez les filles et avant 10 ans chez les garçons. Chez les filles, on parle de puberté tardive en l’absence de développement mammaire à l’âge de 13 ans, ou si les premières règles ne sont pas apparues à l’âge de 15 ans. Chez les garçons, les premiers signes de la puberté sont souvent plus discrets. Toutefois, si aucun signe visible de développement pubertaire n’est présent à l’âge de 16 ans, une évaluation médicale est recommandée.
Les garçons en particulier qui se développent plus tard que leurs pairs souffrent souvent de ce retard, car à l’âge de 15 ans ils ont encore une apparence enfantine et sont donc souvent taquinés ou moqués. Il est important de savoir que pour les personnes dites « développement tardif », il existe des possibilités de traitement simples permettant d’accélérer le développement pubertaire retardé et, par conséquent, la croissance.
PLUS
Au-delà des questions liées à la croissance et aux changements physiques, le développement psychologique à l'adolescence représente un défi majeur pour les jeunes et leurs parents. Il n'est pas rare qu'un accompagnement et des conseils prodigués par un psychologue spécialisé s'avèrent très utiles dans ce contexte.
L'ANOREXIE
Pendant la puberté, le corps et le psychisme se transforment. L’anorexie reflète la relation complexe et souvent difficile entre le corps et l’esprit. Nous disposons également d’une grande expérience dans la prise en charge des patientes et patients souffrant d’anorexie. Le premier objectif du traitement est de retrouver le plus rapidement possible un poids minimal sain, si possible sans hospitalisation, et de prévenir des complications graves.

LA NÉCESSITÉ D’UNE MÉDECINE SPÉCIALE DE L’ADOLESCENCE
LES ADOLESCENTS NE SONT NI DE GRANDS ENFANTS NI DE PETITS ADULTES.
Les adolescents ont leurs propres besoins. Les stratèges du marketing dans l’industrie de l’habillement l’ont compris depuis longtemps et réalisent des chiffres d’affaires importants grâce à des offres spécialement destinées aux jeunes. Mais en matière de prise en charge médicale également, les adolescents ont des besoins spécifiques, différents de ceux des enfants et des adultes. En Suisse, à quelques exceptions près, il n’existe pas de cabinets ou d’institutions spécialisés pour ce groupe d’âge.
POURQUOI LES ADOLESCENTS SONT-ILS TOUT À COUP SI IMPORTANTS ?
Le groupe des adolescents s’est considérablement agrandi au cours des dernières années. Deux évolutions opposées en sont responsables : la maturité sexuelle survient de plus en plus tôt, tandis que les périodes de formation et d’études deviennent toujours plus longues. Au début du XXᵉ siècle, dans de nombreuses professions telles que le travail en usine ou l’agriculture, l’arrivée de la maturité sexuelle marquait à la fois le début et l’aboutissement de l’entrée dans le monde du travail des adultes. La plupart des métiers de l’époque exigeaient avant tout que les individus disposent de toute leur force physique. Or celle-ci atteint déjà presque son maximum au moment de la maturité sexuelle.
PLUS
Aujourd’hui, la maturité sexuelle survient beaucoup plus tôt, tandis que l’intégration complète dans une profession en tant qu’adulte se fait de plus en plus tard. Peu d’apprentis obtiennent une reconnaissance professionnelle complète avant l’âge de 20 ans. Ce phénomène est encore plus marqué chez les étudiants universitaires. On peut observer cet exemple de manière emblématique chez les futurs médecins : un jeune médecin n’est reconnu comme pleinement compétent et, donc, comme adulte, qu’en atteignant le poste de médecin-chef ou en ouvrant son propre cabinet, ce qui intervient souvent bien après 30 ans. La période de l’adolescence, c’est-à-dire le temps des changements et de la transition, dure donc beaucoup plus longtemps. En conséquence, le groupe des adolescents dans son ensemble est également devenu plus important.
LE CHANGEMENT COMME PRINCIPLE CENTRAL DE L’ADOLESCENCE ET L’APPROCHE BIO-PSYCHO-SOCIALE
Le changement définit l’adolescence et constitue le principe central de cette étape de la vie, qui commence avec le déclenchement du développement pubertaire physique et, idéalement, se termine par l’indépendance complète vis-à-vis du foyer parental et l’intégration dans le monde adulte. L’adolescence englobe donc l’ensemble des tentatives d’adaptation aux nouveaux états internes et externes apparus dans le cadre du développement pubertaire. J’utilise le terme « bio-psycho-social » pour définir les différents niveaux sur lesquels ces changements s’opèrent. « Bio » désigne le niveau physique, « psycho » le niveau psychique interne, et « social » les relations avec l’environnement social. Toutefois, « bio-psycho-social » ne se limite pas à ces trois niveaux distincts : il implique également l’influence mutuelle et l’interdépendance entre eux. Dans ce sens, considérer ces trois niveaux séparément est artificiel et ne se justifie que pour des raisons didactiques.
PLUS
2.1. LE NIVEAU BIOLOGIQUE
Les changements au niveau physique sont évidents. Ils sont généralement regroupés sous le terme « développement pubertaire » et résultent de l’augmentation des hormones sexuelles.
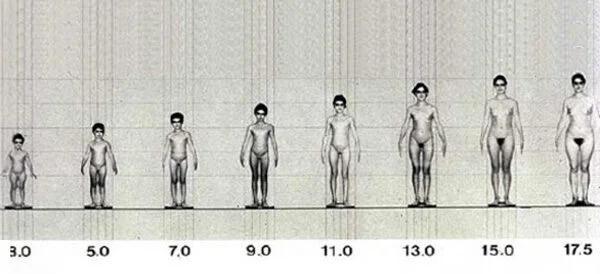
La figure 1 illustre photographiquement les changements corporels d’une fille moyenne ou d’une jeune femme. Entre 3 et 11 ans, le corps reste à peu près inchangé, à l’exception de la croissance en taille. Entre 11 et 15 ans, le corps subit, en plus de la croissance, des changements fondamentaux.
Le développement pubertaire chez les filles commence par le développement mammaire, l’apparition des poils pubiens et la poussée de croissance, généralement vers l’âge de 11 ans. La ménarche survient vers 13 ans, et à 15 ans, la croissance est terminée et des cycles fertiles réguliers s’établissent. Chez les garçons, la puberté commence en moyenne vers 13 ans avec l’augmentation du volume testiculaire et l’apparition des poils pubiens. Entre 14 et 15 ans, la poussée de croissance pubertaire atteint son maximum, la voix se casse et la première éjaculation survient. À 17 ans, la croissance et le développement pubertaire sont terminés.
2.2. LE NIVEAU PSYCHOLOGIQUE
Le niveau intrapsychique se caractérise par l’apparition de nouveaux sentiments jusque-là inconnus, dont l’origine se trouve à la fois dans la situation hormonale modifiée (augmentation des hormones sexuelles liée à la puberté) et dans les changements fondamentaux de l’apparence physique. Les transformations corporelles sont d’abord perçues comme étrangères (« cela m’arrive ») et doivent ensuite être intégrées dans une nouvelle image de soi. Ces changements corporels sont perçus directement, mais également à travers les réactions de l’environnement. Cela inclut les réactions des pairs, ainsi que celles des adultes, des figures d’attachement et des étrangers. Par exemple, on peut observer comment l’attention des adultes envers une jeune fille pubère de 13 ans diffère de celle portée à une fille prépubère de 11 ans.
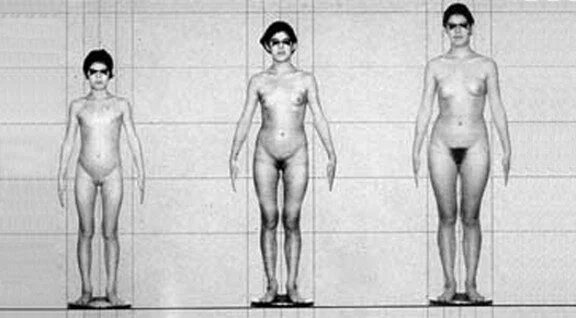
La figure 2 montre un extrait de la figure 1. En l’espace de quatre ans, le corps d’un enfant se transforme en celui d’une femme adulte. L’unité qui existait pendant de nombreuses années entre le corps et l’esprit de l’enfant (appelée phase de latence en psychologie du développement) doit être recréée à un nouveau niveau — d’abord adolescent, puis adulte. Cette nouvelle apparence doit être intégrée dans une nouvelle image de soi intérieure. L’objectif de tous ces efforts est de conférer au corps adulte une image de soi mature et pleinement adulte. À titre d’exemple d’image de soi perturbée, on peut citer l’anorexie, caractérisée par l’aliénation corporelle typique de ce trouble.
2.3. LE NIVEAU SOCIAL
Les changements au niveau physique et intrapsychique s’accompagnent de transformations dans les relations avec l’environnement social, où une nouvelle autonomie doit être trouvée. Le chemin vers le développement de cette autonomie passe typiquement et nécessairement par une phase où la dépendance à la famille d’origine est progressivement remplacée par une nouvelle dépendance aux groupes de pairs.
Avec le début de la puberté physique, les adolescents quittent progressivement la famille pour rejoindre des groupes de pairs et de personnes partageant les mêmes intérêts. L’intégration dans ces groupes de pairs est indispensable pour que cette transition hors de la famille réussisse. Ce processus est à son tour inévitable si l’enfant doit devenir un adulte capable de penser de manière autonome et d’agir de façon responsable.
Les règles sociales de ces groupes de pairs — des classes scolaires, des groupes de jeunesse et des troupes de scouts jusqu’aux punks et aux skinheads — diffèrent fondamentalement de celles des adultes. Dans tous ces groupes d’adolescents très différents, la conformité avec les autres membres est la condition centrale pour être accepté. La maturité physique joue un rôle clé dans la hiérarchie. Les adolescents roux, obèses ou de petite taille, pour ne citer que quelques exemples, commencent souvent à souffrir de leur « non-conformité » à cet âge. Il en va de même pour les adolescents extrêmement grands. Le besoin de conformité et d’uniformité se reflète également dans la façon de s’habiller. La conformité et l’uniformité permettent de s’intégrer au groupe et d’y « disparaître », comme c’était le cas dans la famille. Cependant, les tenues extrêmement uniformes et identiques de certaines sous-cultures juvéniles (punks, Teddies, skinheads, etc.) revêtent une signification supplémentaire. À cette phase de changements intenses, l’uniformisation agit comme un signe externe et indique : Nous sommes tous égaux, il n’y a pas de différences, rien ne change.
Pour nous, médecins, il est assez surprenant de constater qu’à cet âge, la maturité physique est moins évaluée en fonction de la morphologie corporelle que de la taille, bien que ce fait soit bien étayé par des études. Nous avons l’habitude d’examiner nos patients, parfois partiellement dévêtus, ce qui nous fournit des informations évidentes sur leur état de développement. En dehors de la salle d’examen, ces informations ne sont pas aussi facilement accessibles, et le besoin de conformité des adolescents les amène à s’habiller de manière appropriée à leur âge. Ils se protègent au sein des groupes de pairs en simulant un certain « niveau de maturité » par leurs vêtements. Les médecins ayant un focus somatique ont tendance à sous-estimer l’importance de l’expression corporelle à travers les vêtements.
BESOINS D’UNE MÉDECINE ADAPTÉE AUX ADOLESCENTS
Ici encore, j’aime utiliser le terme « bio-psycho-social » comme guide, ou plutôt comme plan de référence.
3.1. LE NIVEAU BIOLOGIQUE
Il est essentiel de bien connaître les changements physiques liés à la puberté et de pouvoir évaluer ce qui reste normal à chaque âge. Le médecin doit ainsi être capable de répondre à des questions telles que : Ma taille est-elle normale ? Quelle taille aurai-je à l’âge adulte ? Un traitement pourrait-il me faire grandir ? Tous mes organes sont-ils normaux et fonctionnent-ils correctement ? Mes seins sont-ils trop petits ? Se développent-ils encore, vont-ils encore grossir ? Mon pénis est-il normal, pas trop petit pour mon âge, va-t-il continuer à se développer ? J’ai développé des seins ; suis-je toujours un « vrai » homme ? Cela pourrait-il être un cancer ? Mon développement physique est-il vraiment retardé ? Va-t-il encore progresser ou devrais-je m’inquiéter ? Peut-on l’accélérer médicalement ? Mes poils corporels sont-ils normaux ? Je n’ai pas encore mes règles ou elles ont disparu ; dois-je m’inquiéter ? J’ai peur du SIDA, d’une grossesse, etc. Beaucoup de questions naissent de cette période de changements. Ce qui était normal hier peut être différent aujourd’hui. Cela implique un engagement permanent avec les transformations de son corps, la normalité changeante et les idéaux de l’apparence corporelle masculine ou féminine. Connaître l’incertitude que ressentent les adolescents face à leurs changements corporels et les nombreuses questions qui en découlent comporte également le risque de les rassurer trop rapidement, ce qui pourrait faire passer à côté d’observations médicalement importantes (par ex. hypogonadisme versus puberté retardée). Le médecin doit pouvoir distinguer la normalité des signes pathologiques à chaque âge, ce qui nécessite une solide formation médicale et une expérience auprès des adolescents.
PLUS
L’exemple de l’aménorrhée secondaire chez la jeune femme illustre bien la complexité des diagnostics différentiels chez les adolescents, impliquant plusieurs niveaux. L’absence de règles à cet âge peut être physiologique, reflétant un cycle immature et irrégulier. Cette instabilité peut être accentuée par un stress psychologique ou physique. Parfois, le premier saignement n’a même pas été une ménarche, c’est-à-dire qu’il n’était pas d’origine utérine. Il est donc nécessaire d’évaluer l’état de maturité global de la patiente et de déterminer l’âge osseux. L’aménorrhée peut constituer le premier symptôme d’une anorexie et survient souvent avant la perte de poids. Elle peut également résulter d’une anorexie et persister parfois plusieurs années après l’atteinte du poids normal. Toute maladie chronique peut entraîner une aménorrhée. Elle peut également être due à une grossesse ou à un trouble hormonal, en particulier une dysfonction de la thyroïde, des ovaires, des glandes surrénales, de l’hypophyse ou de l’hypothalamus. Il n’est bien sûr pas possible d’exclure formellement tous ces diagnostics différentiels, car de nombreux examens diagnostiques complexes et insuffisamment expliqués à cet âge peuvent eux-mêmes provoquer de l’anxiété et avoir des effets pathogènes. Cet exemple montre clairement que les problèmes pour lesquels les adolescents consultent un médecin sont très différents de ceux d’autres groupes d’âge. En plus des problématiques déjà évoquées sous forme de questions, les adolescents présentent fréquemment des troubles du comportement alimentaire tels que l’anorexie, l’obésité et la boulimie.
3.2. LE NIVEAU PSYCHOLOGIQUE
Dans le domaine psychologique, l’objectif principal est d’aider l’adolescent à surmonter la désintégration temporaire du corps et de l’esprit et à intégrer son corps modifié et nouveau dans une image de soi stable et consolidée. À cet âge, cela crée un besoin particulièrement marqué de médecine holistique. Une médecine qui se divise en branches somatiques et psychologiques rend cette intégration plus difficile pour les adolescents. En particulier, les maladies psychosomatiques chez les adolescents trouvent souvent leur origine dans cette désintégration. Tous ceux qui travaillent avec des adolescents exercent plus souvent une activité psychothérapeutique qu’ils ne le pensent. Les adolescents ne consulteront un psychiatre ou un psychologue qu’en cas de nécessité extrême (« je ne suis pas fou »). Passer par un symptôme somatique pour consulter un médecin est généralement plus facile pour eux.
PLUS
Certaines qualités, telles que l’honnêteté, la transparence, la flexibilité et la disponibilité, facilitent le contact et la relation avec les adolescents. Il faut être prêt à apprendre d’eux et assez ouvert pour se remettre en question et revoir ses propres positions. Souvent, nous servons de modèle. Parfois, nous jouons le rôle de la mère ou du père, surtout lorsqu’un des deux parents est physiquement ou psychologiquement absent, ou perçu comme faible. Nous ne pouvons pas remplacer ces rôles de manière réelle, mais nous pouvons nous rendre disponibles, comme un écran de projection pour l’image que l’adolescent projette sur nous. En raison de ces exigences spécifiques, les attentes psychologiques vis-à-vis du médecin traitant sont assez élevées. Les aspects psychologiques et psychothérapeutiques sont souvent sous-représentés dans la formation médicale. Quiconque travaille avec des adolescents doit acquérir les compétences nécessaires dans ce domaine. La formation continue sous forme de groupes Balint constitue un minimum absolu. Pour un travail thérapeutique avec enfants et adolescents sous l’étiquette « holistique » ou « psychosomatique », une formation en thérapie familiale est utile afin de comprendre les différents systèmes (famille, école, etc.) et d’intervenir de manière compétente si nécessaire. De plus, je considère qu’une expérience thérapeutique personnelle est indispensable. Il est possible pour un médecin praticien d’obtenir une telle formation. Plusieurs instituts bien qualifiés proposent des programmes pouvant être suivis parallèlement à l’activité clinique quotidienne. Cette formation inclut souvent au moins partiellement des séances de supervision, permettant de travailler dès le début de manière psychothérapeutique en pratique.
3.3. LE NIVEAU SOCIAL
En ce qui concerne l’environnement social de l’adolescent, le médecin doit répondre principalement à deux exigences. Premièrement, il doit connaître les règles auxquelles l’adolescent est exposé et soumis au sein de ses groupes de pairs. Deuxièmement, il doit pouvoir soutenir l’adolescent dans sa recherche d’autonomie. En cas de conflits familiaux ou scolaires, il peut être utile et approprié d’organiser des réunions familiales ou des entretiens avec les parents seuls. Cependant, le soutien aux efforts d’autonomie de l’adolescent relève souvent moins de l’enseignement que de la démonstration directe à travers la relation médecin–patient dans l’ici et maintenant. Le médecin aide l’adolescent à développer son autonomie en lui permettant de réduire sa dépendance vis-à-vis de lui. Cela peut servir de modèle pour diminuer la dépendance envers ses parents. Le médecin doit prendre plaisir à expliquer et, de cette manière, aider l’adolescent à s’approprier son corps et à comprendre ses fonctions. À titre d’illustration : autrefois, les diabétologues obligeaient leurs patients à les appeler pour chaque variation de la glycémie ou de la glycémie urinaire, afin de leur indiquer comment ajuster la dose d’insuline. Aujourd’hui, heureusement, la plupart des patients apprennent à gérer eux-mêmes leur affection chronique et à ajuster leur dose d’insuline selon leurs besoins. La première approche maintenait les patients dans la dépendance, tandis que la seconde leur permet d’agir de manière autonome et responsable.
04, RÉSUMÉ
Les adolescents constituent un groupe de patients distinct et en constante augmentation. Le principe central de la puberté et de l’adolescence est le changement, qui exige un engagement permanent face à une normalité sans cesse renouvelée. Les changements interviennent aux niveaux physique, intrapsychique et psychosocial. Cette situation de changement constant exige des connaissances et des compétences spécifiques de la part du médecin. Ces compétences proviennent en partie de la pédiatrie, de l’endocrinologie, de l’andrologie, de la gynécologie, ainsi que de la psychologie et de la psychiatrie. Il est donc nécessaire de disposer de médecins spécialisés dans l’adolescence. Ces spécialistes sont essentiels non seulement pour travailler directement avec les adolescents, mais aussi pour mettre leurs connaissances et leur expérience au service de la formation des étudiants et des collègues.
Prof. Dr. Urs Eiholzer

MÉDECINE DE L’ADOLESCENT À LA PRATIQUE
GRANDIR AVEC PLAISIR
Au cours de mon expérience professionnelle, je me suis très vite rendu compte que les pratiques courantes en matière de soins médicaux ne tiennent pas suffisamment compte des besoins des jeunes patients. Or, pour que ces derniers grandissent « dans la joie », il me semble essentiel de prendre en considération les adolescents et leur développement tant physique que psychique.
01. LA MÉDECINE DE L’ADOLESCENT ET LA MALADIE
« Les adolescents ne sont pas malades », m’a-t-on répondu il y a dix ans au sein du milieu pédiatrique, lorsque j’ai évoqué mon intérêt pour la médecine de l’adolescent et mes réflexions sur la prise en charge médicale des jeunes. L’affirmation « Les adolescents ne sont pas malades » n’est vraie que si l’on adopte une définition très restrictive de la maladie. À partir de quel degré l’acné peut-elle être considérée comme une maladie ? La gynécomastie pubertaire est-elle une maladie ?
PLUS
Le fait d’en souffrir constitue-t-il une maladie ? Qu’en est-il d’une ménarche tardive, de cycles menstruels irréguliers, ou de la crainte de ne pas se développer normalement, ou encore que les organes génitaux soient trop petits ou trop courbés ? Le besoin d’un conseil personnalisé en matière de contraception est-il une maladie ? La « maladie » des adolescents réside souvent dans leur inquiétude. Les jeunes sont fréquemment préoccupés, et ce d’une manière qui affecte leur bien-être ainsi que leur capacité de fonctionnement. Cette inquiétude découle le plus souvent de la situation de changement à laquelle ils sont confrontés au quotidien. Des transformations profondes se produisent à trois niveaux, que l’on décrit habituellement comme biologiques, psychologiques et sociaux. De nombreuses questions naissent de ces changements biologiques. Ce qui était normal et habituel hier peut être perçu différemment aujourd’hui. Cela implique une adaptation constante aux changements et à l’évolution de la normalité du corps. Sur le plan physique, les adolescents se demandent régulièrement si les changements qu’ils observent sont normaux ou anormaux (par exemple, une pilosité accrue ou l’absence de développement pubertaire alors que celui-ci a déjà commencé chez leurs pairs). Le corps, en transformation vers sa forme adulte, est continuellement comparé aux représentations idéalisées du corps féminin ou masculin.

Sur le plan intrapsychique, il se produit souvent une confrontation implacable entre la prise de conscience croissante de ses propres limites et insuffisances et des idéaux fantasmés : forme du corps, proportions, taille, taille des seins, taille du pénis, mais aussi possibilités de formation, statut social futur, capacités sportives, etc. La tristesse, et parfois même le désespoir, apparaissent lorsqu’il faut renoncer à ces images idéalisées.

Sur le plan social, l’accent est mis sur le développement de l’autonomie, ainsi que sur l’acceptation et l’intégration dans des groupes de pairs et de personnes partageant les mêmes intérêts (en s’éloignant de la famille pour se tourner vers les groupes de pairs).
Dans la prise en charge des adolescents, les aspects psychosociaux sont le plus souvent au cœur du traitement, même si un trouble somatique semble, à première vue, être le motif principal de consultation. Les symptômes corporels sont exprimés, premièrement, parce que les adolescents manquent d’expérience pour reconnaître les problèmes psychosociaux en tant que tels ; deuxièmement, parce que le corps constitue un moyen d’expression essentiel chez les enfants et les adolescents ; et troisièmement, par crainte de ne pas être pris au sérieux par le médecin en l’absence de plainte somatique. Seuls les adultes disent généralement qu’ils ne vont pas bien ou qu’ils sont déprimés. Les adolescents, en revanche, n’expriment souvent la problématique sous-jacente que de manière subtile. Le médecin ne peut comprendre ces signes que s’il connaît les processus de maturation somatiques, intrapsychiques et sociaux.
02. LA PÉDIATRIE ET LA MÉDECINE DE L’ADOLESCENT
Il nous tient particulièrement à cœur que la médecine de l’adolescent reste ancrée dans la pédiatrie. Mais pourquoi les pédiatres sont-ils particulièrement bien qualifiés pour s’occuper des adolescents ?
Premièrement, les pédiatres connaissent généralement leurs patients depuis la petite enfance. Une relation est donc déjà établie et n’a pas besoin d’être construite laborieusement. Toutefois, les adolescents continuent de consulter leur pédiatre uniquement si ce dernier sait adapter la relation à l’âge et au stade de développement de l’enfant ou de l’adolescent. Les pédiatres bénéficient en général également de la confiance des parents.
PLUS
Cela est particulièrement important pendant les années de séparation, car il est difficile pour les parents de céder le contrôle sur les relations de leur adolescent. Ils y parviennent mieux s’ils savent que leur fils ou leur fille peut toujours se tourner vers quelqu’un dans des situations difficiles, en qui ils ont également confiance. Il convient toutefois de souligner que l’adolescent doit pouvoir compter en tout temps sur le secret professionnel de son médecin, y compris vis-à-vis des parents.
Chez quel médecin les adolescents devraient-ils aller autrement ? Les jeunes s’adaptent souvent mal aux cabinets « d’adultes » (internistes, médecins généralistes, gynécologues). Ils n’ont pas encore appris à se comporter de manière appropriée, c’est-à-dire comme des adultes, ni à se sentir à l’aise dans le monde adulte. Les adolescents ont avant tout besoin d’une chose : du temps. Du temps pour se sentir bien, du temps pour prendre conscience de leurs préoccupations et pouvoir les formuler. Parfois, ces préoccupations ne deviennent pas claires lors du premier entretien. Les adolescents ont souvent surtout besoin d’explications, pas nécessairement d’examens. Pour ces raisons et d’autres encore, ils peuvent facilement devenir un facteur perturbateur dans les cabinets d’adultes, ce qui crée pour le médecin la double tentation de se tourner vers les parents plutôt que vers l’adolescent. Pour le pédiatre, cela vaut la peine d’investir ici, car sa journée de travail devient plus stimulante, colorée et diversifiée, et parce qu’il existe un grand « marché » dans ce domaine.
03. LA PROBLÉMATIQUE DE LA FORMATION
Il ne suffit pas de porter le titre de « spécialiste en pédiatrie et médecine de l’adolescent » ou d’indiquer dans une mission que l’on se sent responsable des patients au-delà de 15 ou 17 ans, sans pouvoir en même temps démontrer les compétences nécessaires. La formation initiale et continue en pédiatrie accorde trop peu d’importance à cet aspect et les possibilités d’acquérir les compétences requises sont insuffisantes.
PLUS
Un énoncé de mission sans possibilités correspondantes de formation initiale, continue et de perfectionnement n’est pas crédible. Les initiatives privées sont trop souvent perçues comme une concurrence par les institutions. En ce qui concerne la médecine de l’adolescent, l’énoncé de mission doit toutefois faire face à d’autres critiques fondamentales. L’affirmation « Chez les adolescents, les discussions portent principalement sur le comportement sexuel et les problèmes de dépendance » ne correspond pas à l’expérience de longue date de notre groupe de pratique.
04. L'AVENIR
Des nuages un peu sombres s’amoncellent à l’horizon pour la médecine de l’adolescent. Divers modèles d’assurance maladie avec choix limité du médecin risquent de rendre plus difficile l’accès des adolescents à un partenaire médical compétent, capable de répondre à leurs besoins et de leur donner le sentiment d’être compris et pris au sérieux. La motivation d’un médecin travaillant dans un tel modèle à orienter les patients est, par définition, assez faible. De plus, comme indiqué au début, la « maladie » de l’adolescent est souvent perçue uniquement comme une inquiétude ou une incertitude et semble pouvoir être relativement facilement « soignée » par des remarques telles que « Ça va s’arranger » ou « Ne dramatise pas », etc.
PLUS
Mais ce problème n’est résolu qu’en apparence ; la question n’est tout simplement plus posée. Ce n’est pas non plus une bonne perspective pour la prévention des addictions et du suicide, et, au final, cela représente de l’argent économisé à mauvais compte. De manière générale, les adolescents sont considérés par les compagnies d’assurance comme des « bons risques », car ils utilisent relativement peu de services médicaux. Ce faisant, les parents subventionnent cependant la prise en charge médicale de la population plus âgée via les primes d’assurance de leurs enfants et adolescents. Cette situation nous oblige néanmoins à garantir une prise en charge médicale adéquate pour les adolescents. Cela signifie leur fournir non seulement des connaissances spécialisées, mais aussi un cadre approprié qui leur convient.
05. QUELQUES SUGGESTIONS CONCRÈTES POUR LE CABINET MÉDICAL
Les médecins définissent souvent le champ de leur pratique par l’apparence de leur cabinet, en particulier celle de la salle d’attente. Dans de nombreux cabinets pédiatriques, la salle d’attente ressemble à une salle de jeux pour enfants, ce qui fait que les adolescents peuvent s’y sentir déplacés. Il est donc judicieux, par exemple, d’aménager différents espaces dans la salle d’attente pour les différentes tranches d’âge et de ranger ou d’installer les jouets avant les consultations pour adolescents. Cela nous amène au point suivant : les différents groupes d’âge devraient être planifiés par plages horaires fixes, afin de proposer des consultations distinctes pour les nourrissons, les enfants plus âgés et les adolescents.
PLUS
Les nourrissons et les jeunes enfants peuvent être vus sans problème le matin. Certains après-midis peuvent être réservés aux enfants d’âge scolaire, et d’autres aux adolescents, voire en début de soirée. Dans un cabinet pédiatrique, il est également important de prévoir des créneaux de réserve pour les urgences, afin que les consultations pour adolescents ne soient pas perturbées par des bébés et de jeunes enfants qui pleurent. Un tel système présente aussi l’avantage de réduire les temps d’attente. Il montre aux adolescents qu’ils sont considérés comme des partenaires à part entière, dont le temps est respecté. De plus, la planification par tranches d’âge offre un autre avantage majeur : la manière de mener l’entretien varie fortement selon l’âge. Chez le nourrisson, l’échange se fait exclusivement avec la mère ou le père. Plus l’enfant grandit, plus la conversation doit se centrer sur lui plutôt que sur les parents accompagnants. Il est très difficile d’adapter ce niveau de communication après chaque patient.
Avec les adolescents à partir de 12–13 ans, il est recommandé, dans la mesure du possible, de s’entretenir d’abord avec eux seuls, c’est-à-dire sans la présence des parents. Cela envoie un message clair : tu es mon patient et mon interlocuteur — pas ta mère ni ton père. Je souhaite d’abord t’écouter et comprendre ce que tu attends de moi. Au début de la consultation, des questions comme celles-ci devraient être posées : Pourquoi viens-tu me voir ? Qu’attends-tu de moi ? Que souhaites-tu pour repartir d’ici satisfait ?
Il est important de clarifier ces questions dès le début afin de définir en quelque sorte un cadre ou un objectif commun. Une manière simple de débuter l’anamnèse est d’engager la conversation sur l’école. Cela permet d’aborder les capacités scolaires ainsi que les matières préférées. Une brève discussion sur les loisirs donne également des indications sur les relations avec les pairs. Par exemple, un adolescent qui aime jouer au football a davantage de chances d’être bien intégré dans son groupe de pairs qu’un adolescent qui préfère rester à la maison pour lire ou utiliser l’ordinateur. Les échanges sur les amis et sur leurs degrés de liberté permettent d’en apprendre beaucoup sur l’autonomie du patient et son évolution au sein de sa famille. Ce domaine comporte souvent de nombreuses questions et incertitudes, dont la formulation est difficile, voire impossible. Ainsi, des questions comme « Mon pénis a-t-il une taille normale ? » restent souvent inexprimées et donc sans réponse. Chez les garçons et les adolescents de sexe masculin, le volume testiculaire devrait être évalué à l’aide d’un orchidomètre, et les organes génitaux devraient également être examinés. Il est important d’informer le jeune patient de la normalité des constatations et d’expliquer le développement pubertaire de manière générale. Les filles et les jeunes femmes s’intéressent également à leur stade de maturation corporelle. En l’absence de question spécifique, l’attention porte principalement sur le développement des seins et la pilosité corporelle. Il est essentiel de savoir que, pour le bien-être et pour la construction de l’identité féminine ou masculine, la taille et la forme des seins, ainsi que la taille et la forme du pénis, ont une importance comparable et déterminante.
Un dernier mot concernant le secret médical : le patient adolescent doit être explicitement informé que le secret médical s’applique également vis-à-vis de ses parents. Aucune information issue de l’anamnèse ou de l’examen n’est transmise aux parents sans le consentement explicite de l’adolescent. Si les parents souhaitent s’entretenir avec moi au sujet de leur fils ou de leur fille, je demande généralement à l’adolescent s’il souhaite être présent et défendre lui-même son point de vue. Il peut exister certaines exceptions. L’essentiel est que l’adolescent ne soit pas privé de la possibilité de prendre lui-même des décisions le concernant et d’assumer la responsabilité de sa propre vie.
06. DEUX EXEMPLES TYPIQUES
Les deux exemples suivants visent à illustrer la complexité de la médecine de l’adolescent et, en particulier, à montrer à quel point les exigences envers le médecin traitant peuvent parfois être élevées et combien des formations continues solides sont nécessaires.
PLUS
La question de l’hirsutisme constitue un exemple pertinent pour illustrer les exigences auxquelles doit répondre un médecin d’adolescents adoptant une approche globale. Cette affection — une pilosité excessive chez la femme — survient le plus souvent dans le cadre du développement pubertaire. Indépendamment du fait que cette pilosité accrue soit l’expression d’une variante normale ou d’un processus pathologique, elle est perçue par la jeune femme concernée comme un phénomène nouveau et donc au moins comme nécessitant une explication, voire un bilan et un traitement. Cependant, l’hirsutisme ne pose pas seulement un problème sur le plan physique ; il perturbe également l’intégration du nouveau corps dans une nouvelle image de soi, qui, à l’adolescence, est souvent influencée par un idéal corporel fantasmé de perfection. Le corps féminin idéal, tel qu’il est par exemple véhiculé par les magazines, est actuellement présenté comme pratiquement dépourvu de pilosité. En outre, l’hirsutisme peut être source de malaise, car il est perçu comme une « non-conformité » et expose à la pression du groupe (par exemple : « Tu as une moustache »).
Le médecin spécialisé dans la prise en charge des adolescents doit être en mesure d’intégrer ces considérations de manière appropriée — c’est-à-dire thérapeutique — dans l’entretien explicatif avec la patiente. Toutefois, cela ne suffit pas à lui seul. L’hirsutisme peut également être le signe d’une affection sous-jacente (par exemple un syndrome adrénogénital, un adénome de la corticosurrénale ou des ovaires polykystiques), qu’il convient d’exclure de manière fiable. Même lorsqu’il s’agit d’une variante normale, l’hirsutisme peut être suffisamment gênant pour justifier un traitement médicamenteux en complément des mesures cosmétiques. Là encore, il est indispensable de disposer des connaissances et des compétences nécessaires.
Un autre exemple typique est la petite taille, dont souffrent surtout les adolescents de sexe masculin autour de 12 à 13 ans. Être de petite taille à cet âge est souvent vécu comme difficile et douloureux. Le médecin est donc fréquemment confronté à ce problème dans cette tranche d’âge. La principale difficulté réside dans la souffrance psychologique liée à un accès plus difficile aux groupes de pairs. La petite taille va à l’encontre du besoin de conformité et constitue également un désavantage dans la mesure où elle est souvent associée à l’immaturité. Dans ces groupes, elle est liée à un statut social plus faible et à une moindre acceptation.
Als behandelnde Ärzte sollten wir in der Lage sein, zuerst einmal ein pathologisches Geschehen als Ursache des Kleinwuchses auszuschliessen. Wenn der Kleinwuchs einmal als Normvariante identifiziert ist, stellt sich die Frage nach den zur Verfügung stehenden Behandlungsmethoden. Diese reichen von der einfachen Berechnung der voraussichtlichen Erwachsenengrösse aufgrund des Handröntgenbildes und der Erklärung des erwarteten Wachstumsmusters (beispielsweise konstitutionelle Verzögerung von Wachstum und Pubertät) bis hin zu einer Hormonbehandlung (beispielsweise mit niedrig dosiertem Testosteron).
La connaissance de la souffrance importante que peut entraîner un retard constitutionnel contribue à offrir au patient un conseil et un accompagnement adaptés.
RÉSUMÉ
Les adolescents constituent un groupe de patients distinct et en constante augmentation. Le principe central de la puberté et de l’adolescence est le changement, qui impose une adaptation permanente à une normalité sans cesse renouvelée. Ces transformations se produisent sur les plans physique, psychique et psychosocial. Cette situation de changement permanent exige du médecin des connaissances et des compétences spécifiques. Celles-ci proviennent en partie de la pédiatrie, de l’endocrinologie, de l’andrologie et de la gynécologie, mais aussi de la psychologie et de la psychiatrie. Les pédiatres sont particulièrement bien placés pour prendre en charge les adolescents. Ils doivent toutefois acquérir des compétences supplémentaires, car la formation en pédiatrie reste encore trop orientée vers les besoins hospitaliers, où les besoins spécifiques des adolescents sont souvent insuffisamment pris en compte. D’après notre expérience, cet investissement en vaut clairement la peine pour le pédiatre, car il rend son activité plus riche et plus variée. Il est fascinant de pouvoir observer comment un enfant devient un adulte sûr de lui.
Prof. Dr. Urs Eiholzer
MÉDECINE DE L’ADOLESCENT
LE TRAVAIL INTERDISCIPLINAIRE EST PARTICULIÈREMENT IMPORTANT EN MÉDECINE DE L’ADOLESCENT.
Dans le changement de paradigme qui se dessine en pédiatrie, la médecine de l’adolescent prend de plus en plus d’importance. Cela soulève de nouvelles questions concernant la prise en charge médicale. Le Dr Eberhard Zangger, à Zurich, s’est entretenu pour PÄDIATRIE avec le pédiatre et médecin de l’adolescent Prof. Dr. med. Urs Eiholzer, qui dirige un grand cabinet de groupe à Zurich.
INTERVIEW
PÉDIATRIE : Docteur Eiholzer, pourquoi vous engagez-vous en faveur d’une prise en charge globale et interdisciplinaire des jeunes patients ?
Eiholzer:Pendant mon activité en tant qu’endocrinologue pédiatrique à l’Hôpital pédiatrique de Zurich, j’ai constaté qu’un hôpital universitaire constitue rarement l’environnement idéal pour assurer une prise en charge globale des patients. Dans une structure de grande envergure, les aspects émotionnels de la maladie sont souvent négligés. Dans de nombreux cas, les maladies organiques chez les enfants et les adolescents sont étroitement liées à des problèmes psychiques. Il arrive également fréquemment qu’aucune affection organique ne soit présente ; par exemple, certains enfants ont simplement le sentiment d’être trop petits et en souffrent. Ces patients nécessitent alors plutôt un accompagnement psychologique. La médecine de l’adolescent doit donc nécessairement adopter une approche psychosomatique. Pour ma part, cette prise de conscience m’a conduit à approfondir ma formation dans ce domaine. Après m’être installé en pratique privée et lorsque le nombre de patients l’a permis, j’ai intégré une thérapeute à mon cabinet. Aujourd’hui, cela a évolué vers une équipe interdisciplinaire composée de six spécialistes.
PLUS
PÉDIATRIE : Un cabinet de groupe est-il plus qu’une simple « association géographique » de cabinets individuels ?
Eiholzer:En pratique ambulatoire, la prise en charge est souvent fragmentée : le médecin traite, le psychologue traite, et d’autres spécialistes interviennent également. Chacun parle un « langage » différent, et trop souvent, le point commun est que le patient ne les comprend pas. La principale différence entre cette approche et celle que nous proposons dans notre cabinet de groupe est simple : la communication y est beaucoup plus efficace. La proximité — ce que vous appelez une « association géographique » de cabinets — constitue en fin de compte un avantage décisif. Grâce à des échanges courts et fréquents entre collègues, souvent de manière informelle, de nombreux problèmes peuvent être résolus rapidement et simplement. Par exemple, lorsqu’une jeune fille entre trop tôt dans la puberté, se pose la question de savoir s’il faut ralentir ce processus. Un tel cas doit être discuté entre le médecin, le psychologue, la patiente et la famille. Nous pouvons le faire sans grande difficulté. Outre la proximité géographique, il est également essentiel que les différents collaborateurs disposent de connaissances étendues, soient capables de se mettre à la place des autres et entretiennent des relations de confiance. Chez nous, cette proximité favorise le respect du travail de chacun. Elle permet d’éviter des rivalités et des conflits stériles et crée une atmosphère agréable, qui se répercute positivement sur la prise en charge des patients.
PÉDIATRIE : Vos patients doivent parfois aborder des sujets très intimes. N’est-il pas difficile d’établir une relation de confiance avec plusieurs personnes ?
Eiholzer:Bien sûr, il est plus difficile pour les patients de se confier à plusieurs personnes. Cependant, lorsque la prise en charge interdisciplinaire est indispensable, par exemple en cas d’atteinte à la fois physique et psychique, les patients trouvent plus facilement à se confier à des spécialistes travaillant dans le même lieu. Un grand avantage pour les patients réside également dans les faibles tensions entre les thérapeutes. Les médecins et les psychologues du cabinet ne sont pas en concurrence. De ce fait, les orientations entre collègues qui s’entendent bien sont en règle générale couronnées de succès.
PÉDIATRIE : Comment les patients prennent-ils connaissance de votre cabinet ?
Eiholzer:De nombreux enfants viennent nous consulter en raison de troubles de la croissance et de la puberté. Environ deux tiers de nos patients nous sont adressés par des médecins extérieurs, y compris des pédiatres installés en pratique privée. Dans ces cas, il s’agit par exemple de diagnostics incertains ou de doutes quant à savoir si le patient souffre d’un trouble hormonal ou psychique. Souvent, notre rôle consiste simplement à apporter des éclaircissements.
PÉDIATRIE : QUEL TYPE DE POPULATION DE PATIENTS TRAITEZ-VOUS GLOBALEMENT ?
Eiholzer:De nombreux enfants et adolescents souffrent de difficultés et d’anxiété liées à l’école. Certains présentent des troubles des apprentissages et/ou sont soit surmenés, soit sous-stimulés. Dans la plupart des cas, les troubles de la croissance existants influencent également leur apparence. Ces enfants sont souvent trop petits, trop grands, en surpoids ou en sous-poids, ce qui peut entraîner des difficultés supplémentaires. Nous recevons des enfants qui font encore pipi au lit à la prépuberté, ainsi que des adolescents dont l’adolescence semble ne jamais se terminer parce que la séparation d’avec la famille ne se fait pas. Il existe également des enfants présentant un handicap physique ou une déficience intellectuelle. Une prise en charge globale signifie que ces enfants bénéficient d’un bilan complet afin de permettre à chacun de trouver la classe, la formation et l’orientation professionnelle les plus adaptées. Dans certains cas, le suivi s’étend sur plusieurs décennies. Nous proposons également un accompagnement psychothérapeutique pour des patients adultes.
PÉDIATRIE : COMMENT LA COMPOSITION DE L’ÉQUIPE A-T-ELLE ÉVOLUÉ AU FIL DU TEMPS ?
Eiholzer:Depuis le début, nous couvrons un large éventail de prestations. Notre objectif était d’approfondir notre offre en intégrant davantage de spécialistes. Entre-temps, notre équipe est devenue un institut de recherche reconnu au niveau international pour les questions liées à la croissance et à la puberté.
PÉDIATRIE : QUELLES SONT LES CONSÉQUENCES DU TRAVAIL INTERDISCIPLINAIRE POUR LE TRAITEMENT ? QU’EST-CE QUI CHANGE CONCRÈTEMENT PAR RAPPORT À UN TRAITEMENT EN CABINET INDIVIDUEL ?
Eiholzer:La thérapie ne suit pas un schéma fixe, elle varie d’un cas à l’autre. Par exemple, un enfant souffrant d’un déficit en hormone de croissance est de petite taille et doit être traité par hormonothérapie. En même temps se pose la question de sa scolarisation. L’enseignante peut estimer que l’enfant devrait être orienté vers une école spécialisée. Les parents pensent qu’il est intelligent, et l’éducatrice propose de le laisser une année supplémentaire à la maternelle. Avec une intelligence moyenne, environ 50 % des enfants de petite taille commencent l’école avec une année de retard. Ainsi, en plus du désavantage d’être petit, l’enfant se voit artificiellement imposer le désavantage supplémentaire de ne pas pouvoir faire ses preuves. Cela doit absolument être évité. Dans de tels cas, nous procédons à un bilan classique. Nous voulons savoir ce que l’enfant est capable de faire, comment il se sent et quel est son degré de maturité. Enfin, les parents prennent contact avec les autorités scolaires et tentent de trouver, sur la base de notre évaluation, une solution optimale.
PÉDIATRIE : QUELLE EST LA POSITION DES ASSURANCES MALADIE PAR RAPPORT AU TRAVAIL INTERDISCIPLINAIRE ? UN « PATIENT EIHOLZER » N’EST-IL PAS DEUX FOIS PLUS COÛTEUX QU’UN PATIENT CONSULTANT DANS UN CABINET INDIVIDUEL ?
Eiholzer:Au cours des 15 années depuis la création de notre cabinet de groupe, aucune facture n’a été contestée par les assurances maladie. Ce n’est probablement pas un mauvais signe. Il est sans doute également évident pour les assurances que la prise en charge multidisciplinaire coordonnée d’un patient est plus économique que le parcours peu coordonné consistant à passer d’un spécialiste à un autre. Au sein de notre cabinet de groupe, chaque spécialiste est en principe son propre employeur. Cela signifie que chacun facture ses prestations de manière autonome. Lorsqu’il existe des hiérarchies, nous nous efforçons de les maintenir aussi plates que possible. Nous disposons d’excellents psychologues qui devraient, en principe, former une équipe autonome vis-à-vis de l’extérieur. Toutefois, juridiquement, la psychothérapie déléguée est soumise à des directives strictes et dépend à la fois d’une orientation médicale et d’un suivi médical des patients. Cela crée certaines dépendances internes. Pour cette raison également, une collaboration étroite entre médecins et psychothérapeutes est judicieuse.
PÉDIATRIE : COMMENT EST ORGANISÉ VOTRE CABINET DE GROUPE ? N’ÊTES-VOUS PAS PLUS ENTREPRENEUR ET GESTIONNAIRE QUE MÉDECIN ?
Eiholzer:C’est un problème sérieux. La charge liée aux tâches administratives ne doit pas être sous-estimée. À la simple gestion s’ajoutent les relations publiques, la préparation et la réalisation de formations continues, la mise en place d’un site web, et d’autres activités similaires. De plus, dans notre cas, une seule personne supporte la plus grande partie du risque entrepreneurial. Sur le plan financier, notre cabinet repose sur un système de tarification mixte, ce qui nous assure une base solide.
PÉDIATRIE : VOUS AVEZ ÉVOQUÉ LES RELATIONS PUBLIQUES. FONT-ELLES PARTIE INTÉGRANTE DE VOTRE CONCEPT ?
Eiholzer:Nous ne pouvons pas prendre en charge plus de patients que ne le permettent nos capacités disponibles. C’est pourquoi nous essayons de partager l’expérience acquise ici avec d’autres, tant avec des spécialistes qu’avec les personnes concernées, c’est-à-dire les patients et leurs familles. Par exemple, nous organisons des ateliers et soutenons des groupes d’entraide. En fin de compte, nous souhaitons aider le plus grand nombre possible de patients et de familles concernées, au-delà de notre travail quotidien en cabinet.