HORMONSTÖRUNGEN
DAS HORMONSYSTEM IST EIN SYSTEM VON ORGANEN, DIE SICH AUF DIE PRODUKTION UND FREISETZUNG BIOLOGISCH AKTIVER STOFFE ('HORMONE') SPEZIALISIERT HABEN.
Hormone überbringen Steuersignale, z.B. vom Zwischenhirn zu den Eierstöcken, die ihrerseits mit einem Hormon die Gebärmutter steuern. Für das Wachstum und die Entwicklung im Kindesalter sind vor allem folgende hormonproduzierenden Organe («Drüsen») von Bedeutung: Schilddrüse, Nebennieren, Hoden/Eierstöcke, Hypophyse.
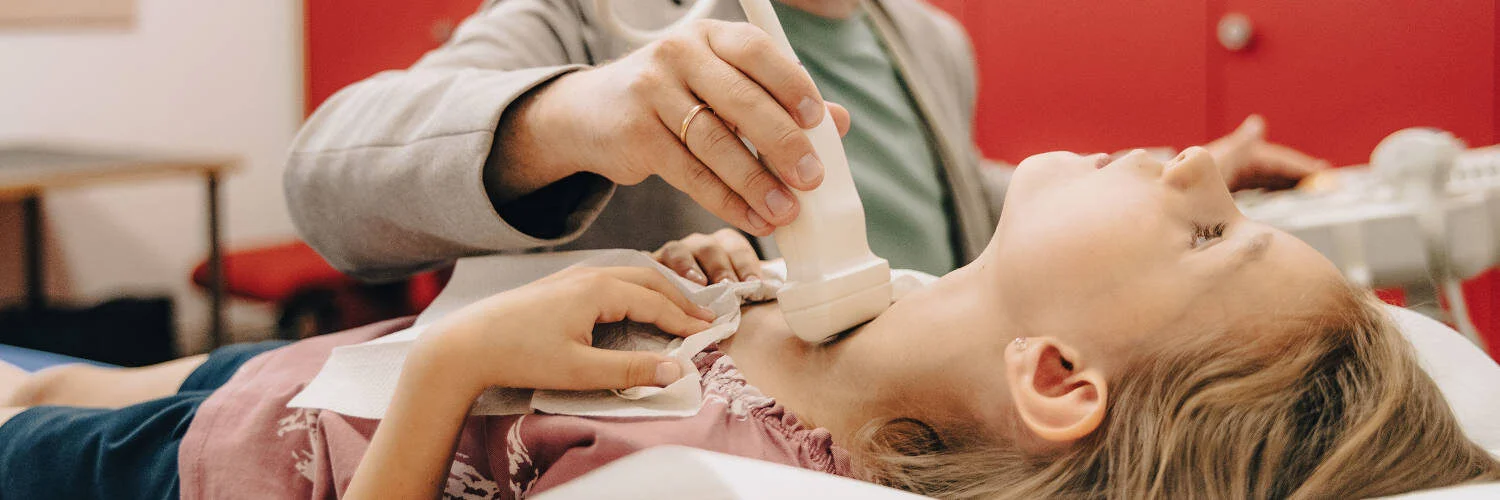
DIE SCHILDDRÜSE STEUERT DEN STOFFWECHSEL
BEI UNTER- ODER ÜBERFUNKTION DER SCHILDDRÜSE EMPFIEHLT SICH EINE BEHANDLUNG.
Die Schilddrüse liegt an der Vorderseite des Halses dicht unterhalb des Kehlkopfes; sie besteht aus zwei Lappen, die hufeisenförmig die Luftröhre umschliessen. In Normalgrösse ist sie nicht tastbar, eine Vergrösserung (sogenannte "Struma" oder "Kropf") sieht man manchmal schon ohne zu tasten. Die Schilddrüse produziert die jodhaltigen Hormon Thyroxin (T4) und Triiodthyronin (T3), die eine grosse Bedeutung für die Steuerung des Stoffwechsels haben. Es muss immer die richtige Thyroxinmenge in den Blutkreislauf ausgeschüttet werden, um den Stoffwechsel an die äusseren Verhältnisse anzupassen.
SCHILDDRÜSENUNTERFUNKTION (HYPOTHYREOSE)
Es gibt angeborene und erworbene Formen der Hypothyreose. Beiden gemeinsam sind die Symptome eines stark herabgesetzten Stoffwechsels (z.B. verlangsamtes Wachstum, langsamer Herzschlag, Leistungs- und Konzentrationsschwäche, Verstopfung, Gewichtszunahme, Kälteempfindlichkeit und chronische Müdigkeit). Besonders gravierende Folgen hat dies bei der recht häufigen angeborenen Hypothyreose (jedes 4000ste Neugeborenen ist betroffen), die unbehandelt zu schwerer geistiger Behinderung und Minderwuchs führt. Daher werden alle Kinder im Rahmen des Neugeborenenscreenings (sog. Guthrie-Test) auf diese Störung untersucht und gegebenenfalls frühzeitig mit Schilddrüsenhormonen behandelt.
MEHR
Bei einer rechtzeitig begonnenen und gut gesteuerten Therapie entwickeln sich die betroffenen Kinder ganz normal. Auch zu jedem späteren Zeitpunkt im Leben können erworbene Schilddrüsenunterfunktionen auftreten. Am häufigsten geschieht dies infolge einer mangelnden Jodversorgung (Jod ist der wichtigste Baustein der Schilddrüsenhormone) oder einer Entzündung der Schilddrüse. Auch eine ungenügende TSH-Produktion der Hypophyse kann zu einer Hypothyreose führen (vgl. Hypophyseninsuffizienz).
SCHILDDRÜSENÜBERFUNKTION (HYPERTHYREOSE)
Sehr selten sind Hyperthyreosen angeboren, meistens sind sie erworben und treten im Rahmen von Entzündungen der Schilddrüse (Morbus Basedow) oder infolge sogenannter "Adenome" auf. Adenome sind Schilddrüsenknoten, die nicht mehr der Regulation von TSH unterliegen, sondern ungesteuert und damit auch ungehemmt Thyroxin produzieren. Mögliche Symptome des gesteigerten Stoffwechsels sind beschleunigtes Wachstum, Unruhe, schneller Herzschlag, vermehrtes Schwitzen, Zittern, Durchfall und Gewichtsverlust.
MEHR
Die Therapie besteht meistens aus Medikamenten, welche die Schilddrüsenhormonproduktion hemmen. Selten ist eine Operation oder eine Behandlung mit Radiojod notwendig.
Eine vergrösserte Schilddrüse (Struma) kann durch eine Unter- oder Überfunktion bedingt sein. Zur genauen Diagnosestellung sind neben dem Erfragen der Symptome eine Blutuntersuchung und ein Ultraschall notwendig. Dabei wird dann auch die genaue Grösse der Schilddrüse bestimmt.
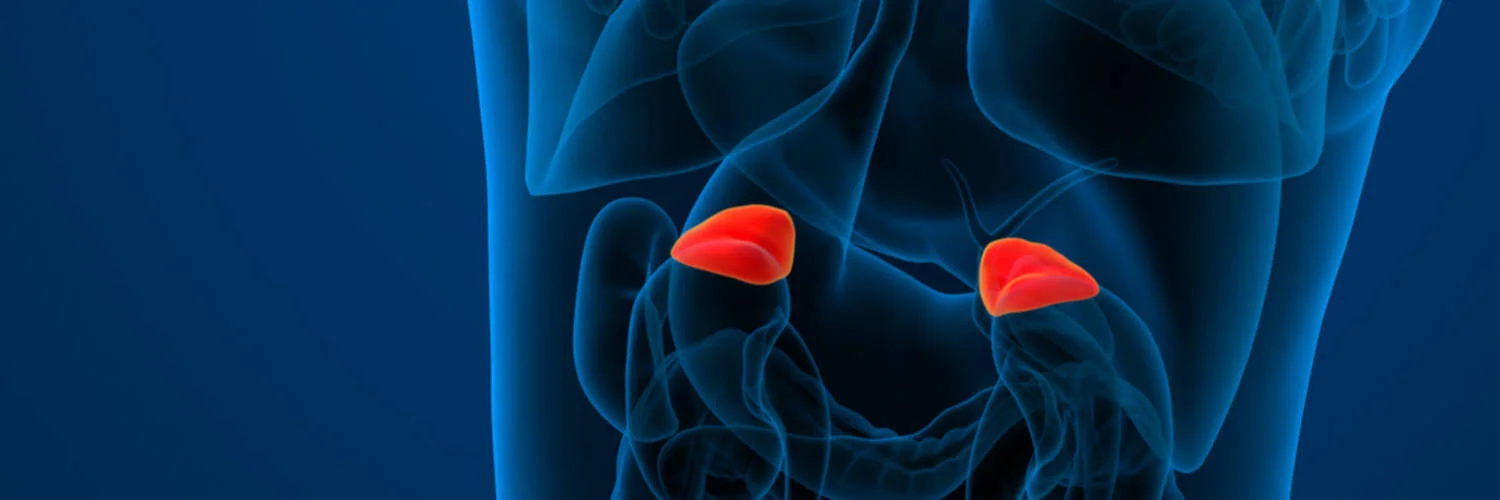
NEBENNIEREN
PRODUKTION SOGENANNTER STEROIDHORMONE WIE CORTISOL, ANDROSTENDION, ALDOSTERON
Die Nebennieren sind zwei Drüsen, welche sich oberhalb der Nieren rechts und links befinden und mit der Funktion der Nieren direkt nichts zu tun haben. Sie bestehen aus der Nebennierenrinde und dem Nebennierenmark. Die Hauptaufgabe der Nebennierenrinden ist die Produktion sogenannter Steroidhormone: „Stresshormone“ (z.B. Cortisol), verschiedene Geschlechtshormone (z.B. Androstendion), sowie Hormone, die im Salz- und Flüssigkeitshaushalt wichtig sind (z.B. Aldosteron). Die Hormonausschüttung wird zum Teil durch die Hirnanhangsdrüse (Hypophyse) mitgesteuert.
In den Nebennieren werden mehrere Zwischenprodukte (Hormone) synthetisiert, die ihrerseits oft wieder Ausgangspunkt für ein neues Produkt darstellen. Wichtig für die Herstellung der verschiedenen Hormonprodukte sind verschiedene Enzyme (Katalysatoren), die die verschiedenen chemischen Prozesse ausführen. Das Nebennierenmark produziert die sogenannten Flucht-/Alarmhormone Adrenalin und Noradrenalin.
Funktionieren die Nebennieren nicht normal ist zu unterscheiden zwischen
NEBENNIERENRINDEN - ÜBERFUNKTION
Zu einer Überproduktion von Cortisol (Cushing-Syndrom) kommt es entweder infolge einer Überproduktion des übergeordneten Steuerhormons ACTH (Morbus Cushing) oder aufgrund eines direkt hormonproduzierenden Tumors der Nebenniere. Typische Anzeichen sind eine Gewichtszunahme – besonders im Gesicht (Mondgesicht) – bei stagnierendem Wachstum, breite rote Streifen im Bereich des Bauchs und der Oberschenkel, Bluthochdruck, Muskelschwäche und häufig eine vermehrte Körperbehaarung.
NEBENNIERENRINDEN - UNTERFUNKTION
Der Morbus Addison ist eine Erkrankung der Nebennierenrinde mit verminderter Bildung der Hormone Cortisol und Aldosteron. Man spricht dabei auch von Nebennierenrindeninsuffizienz. Die häufigste Ursache ist eine Entzündung der Nebennieren, die durch eine Autoimmunreaktion ausgelöst wird. Hierbei kehrt sich das Abwehrsystem des Körpers aus noch ungeklärten Gründen gegen das Nebennierengewebe und zerstört es. Bei einer sich langsam entwickelnden und länger bestehenden Nebennierenrindeninsuffizienz kommt es zu Appetitmangel und Übelkeit, manchmal mit Erbrechen. Dadurch entsteht ein Gewichtsverlust. Die Patienten sind sehr müde und die körperliche Leistungsfähigkeit sinkt. Auch die Fähigkeit des Körpers, Infektionen abzuwehren, nimmt ab. Der Blutdruck ist niedrig, durch den Natriummangel besteht oft "Salzhunger". Hinzu kommt eine bräunliche Verfärbung der Haut oder vorbestehender Narben auf der Haut.
Eine akute Zerstörung der Nebenniere kann zu der lebensbedrohenden "Addison-Krise" führen.
Bei Morbus Addison muss der Hormonmangel lebenslang durch eine Hormonersatztherapie ausgeglichen werden.
Beim Adrenogenitalen Syndrom wird ebenfalls zu wenig Cortisol und gleichzeitig quasi als Überlaufreaktion zu viel männliches Geschlechtshormon gebildet.

HODEN / EIERSTÖCKE
DIE GESCHLECHTSDRÜSEN PRÄGEN DIE ENTWICKLUNG ENTSCHEIDEND.
Eine verzögerte Pubertätsentwicklung kann eine Störung der Geschlechtsdrüsen als Ursache haben, sie kann aber auch einfach die Folge einer Verzögerung als Normvariante sein. Bei Jungs wie auch bei Mädchen gibt es «Spätzünder» oder «Spätentwickler», die später in die Pubertät kommen (oft berichten die Eltern ähnliches von sich selbst, siehe auch Pubertät). Durch eine körperliche Untersuchung inklusive Röntgenbild der Hand und je nach Situation auch eine Blutuntersuchung können wir klären, welche Ursache zugrunde liegt und ob eine Therapie notwendig ist.
Je nach Geschlecht ist zu unterscheiden zwischen
STÖRUNGEN DER HODENFUNKTION BEI JUNGEN
Die Geschlechtsdrüsen beim Knaben, die Hoden, besitzen Samenkanälchen zur Bildung von Samenzellen (Spermien) sowie spezielle Zellen (Leydig Zellen) zur Bildung des männlichen Geschlechtshormons (Testosteron). Beides geschieht unter dem Einfluss der übergeordneten Steuerhormone LH und FSH aus der Hirnanhangsdrüse.
MEHR
Testosteron braucht man(n) vor allem in der Pubertät zur Entwicklung der männlichen Geschlechtsmerkmale, für den Wachstumsschub, den Stimmbruch, die Entwicklung von Scham-, Achsel- und Bartbehaarung, das vermehrte Wachstum der Muskulatur sowie Förderung der Samenbildung.
Störungen der Hodenfunktion können die Bildung der Spermien, die Produktion von Testosteron oder beides betreffen. Je nachdem kann es dann zu einer unvollständigen Ausbildung der männlichen Geschlechtsmerkmale, zu einer Störung der Pubertätsentwicklung und zur Unfruchtbarkeit kommen.
Ursachen können direkte Hodenschädigungen, angeborene Enzymdefekte oder wiederum eine gestörte Ausschüttung der Steuerhormone aus der Hirnanhangsdrüse sein (vgl. Klinefelter-Syndrom, Kallmann-Syndrom). Therapeutisch müssen die männlichen Geschlechtshormone ersetzt werden, um den Heranwachsenden eine normale Pubertätsentwicklung zu ermöglichen.
STÖRUNG DER FUNKTION DER EIERSTÖCKE (OVARIEN) BEI MÄDCHEN
Beim Mädchen bestehen die Geschlechtsorgane aus zwei Eierstöcken (Ovarien, ein Ovar im roten Viereck), den Eileitern, der Gebärmutter (Uterus) und der Scheide (Vagina). Bereits bei Geburt befinden sich in den Eierstöcken des neugeborenen Mädchens hunderttausende von Ei-Anlagen, die dann in der Pubertät heranreifen. Eine wichtige Rolle für die Pubertätsentwicklung spielen die stimulierenden Gonadotropine (LH, FSH) aus der Hirnanhangsdrüse und die weiblichen Geschlechtshormone Östrogen und Progesteron aus den Eierstöcken.
MEHR
Auch Testosteron wird in geringen Mengen in den Eierstöcken (und in den Nebennieren) produziert. Neben der Pubertätsentwicklung sind die weiblichen Geschlechtshormone auch für das Wachstum und die Knochengesundheit wichtig.
Bei einer gestörten Funktion der Ovarien kommt es je nach Ausprägung zu einer unvollständigen oder fehlenden Pubertätsentwicklung, die unbehandelt zu Unfruchtbarkeit führen kann. Damit in diesem Fall die Pubertätsentwicklung normal verläuft, müssen in der Regel die weiblichen Geschlechtshormone nach einem genau auf das Alter abgestimmten Schema eingenommen werden (vgl. dazu Turner-Syndrom).
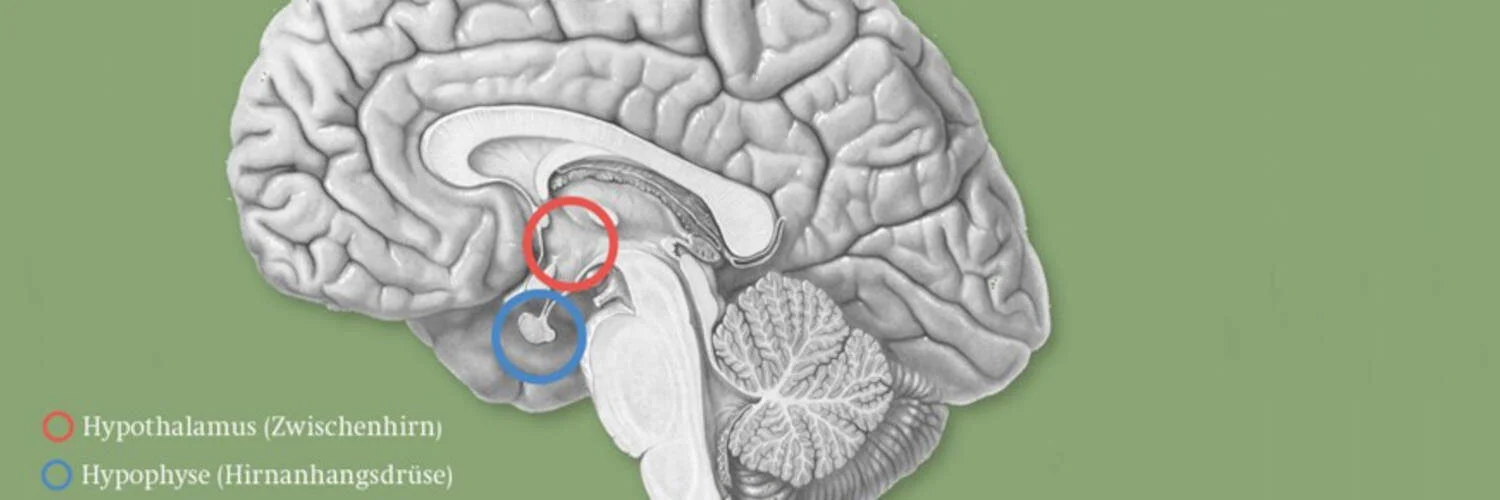
DIE HIRNANHANGSDRÜSE (HYPOPHYSE)
LEADER ALLER HORMONDRÜSEN
Die Hirnanhangsdrüse (Hypophyse, blauer Kreis) ist der Leader aller Hormondrüsen. Sie besteht aus einem Vorder- und einem Hinterlappen. Der Vorderlappen produziert Hormone, welche andere Drüsen im Körper steuern: Das TSH (Schilddrüsen stimulierendes Hormon) steuert die Funktion der Schilddrüse, das ACTH (Adrenocorticotropes Hormon) die Funktion der Nebennierenrinde, die Gonadotropine LH (Luteinisierendes Hormon) und FSH (Follikelstimulierendes Hormon) die Hoden resp. die Ovarien. Daneben werden Wachstumshormon und Prolaktin produziert. Der Hinterlappen stellt zur Hauptsache Vasopressin (= Antidiuretisches Hormon, ADH) her, welches seinerseits wieder die Konzentration des Urins steuert.
DAS STEUERSYSTEM
Die Steuerung erfolgt in Form verschiedener Regelkreise, die die miteinander arbeitenden Drüsen verbinden. Das Steuersystem strebt ein Gleichgewicht an und kann sich fortlaufend den neuen Situationen anpassen. In der Regel geschieht dies über eine negative Rückkopplung, das heisst, auf Störung im System wird das Gegenteil der Störung veranlasst.
Eine ungenügende Produktion von Hypohysenhormonen kommt entweder einzeln oder in verschiedenen Kombinationen vor. Kombinierte Ausfälle mehrerer Hormone finden sich klassischerweise nach Tumoren oder Unfällen, welche die Hypophyse zerstören, oder bei Anlagestörungen, bei denen die Entwicklung der Hypophyse bereits pränatal gestört ist.
Ein Ausfall verschiedener Hypohysenhormone wird auch mit den Ausdrücken "Hypophyseninsuffizienz" und "Panhypopituitarismus" bezeichnet. Die Steuerung der Hypophyse erfolgt durch das Zwischenhirn (roter Kreis).

DAS ADRENOGENITALE SYNDROM (AGS)
VERMÄNNLICHUNG UND VIEL ZU FRÜHE PUBERTÄT VERHINDERN
Das adrenogenitale Syndrom (AGS) ist eine genetisch bedingte Störung, welche mit einer regional unterschiedlichen Häufigkeit auftritt (in der Schweiz etwa 1:5'000). Durch verschiedene Enzymdefekte kommt es zu einer gestörten Produktion von Steroidhormonen in den Nebennierenrinden. Dabei entsteht zum einen zu wenig Cortisol, zum anderen quasi als Überlaufprodukte zu viele Vorstufenhormone, die in der Regel eine androgene Wirkung (wie männliche Geschlechtshormone) haben und ihrerseits wieder zu unerwünschten Wirkungen führen.
Bei der häufigsten Form des AGS, dem Mangel am Enzym 21- Hydroxylase, kommt es zu einem lebensgefährlichen Mangel an Cortisol. Gleichzeitig entstehen anstelle des Cortisols Hormone vom männlichen Typ, welche beim weiblichen Fötus während der Schwangerschaft zu einer Vermännlichung des Genitales führen. Falls die Krankheit nicht richtig behandelt wird, bleiben die überschüssigen Hormone vom männlichen Typ bestehen und führen beim Mädchen weiterhin zur Vermännlichung und bei beiden Geschlechtern zu einer Beschleunigung der biologischen Reifung und auch zu einem deutlich zu frühen Eintritt der Pubertätsentwicklung.
DARSTELLUNG DER NEBENNIERENRINDENFUNKTION
Die drei Hauptprodukte der Nebennieren sind Cortisol, Aldosteron und Androgene (Hormone vom männlichen Typ). Beim Adrenogenitalen Syndrom ist die Cortisol-Herstellung gestört. Dies führt zu einer übermässigen Stimulation der Nebennieren durch das Adreno Corticotrope Hormon (ACTH). Durch die Überstimulation der Nebennieren werden vermehrt Androgene ausgeschüttet. Je nach Form des Adrenogenitalen Syndromes kann auch die Aldosteronherstellung gestört sein.
MEHR
Weil in einzelnen Fällen auch die Salzregulation gestört ist (zu wenig Aldosteron), kommen solche Kinder in der zweiten Lebenswoche wegen des damit verbundenen Salzverlustes in Lebensgefahr. Der Salzverlust ist von einem Flüssigkeitsverlust begleitet, welcher die Kinder in sehr kurzer Zeit massiv austrocknen kann. Dies kann zu schwerer Dehydratation und Herzstillstand führen.
Aus diesem Grunde werden seit einigen Jahren alle Kinder im Rahmen des Neugeborenenscreenings (sog. Guthrie-Test) auf diese Störung untersucht und gegebenenfalls frühzeitig medikamentös behandelt.
Die Behandlung besteht zur Hauptsache im Ersetzen des fehlenden Cortisols (Substitution). Mit der Medikation wird angestrebt, dass der Blutspiegel an Cortisol eines Kindes mit AGS möglichst demjenigen eines gesunden Kindes entspricht.
Dies führt dann gleichzeitig auch dazu, dass sich die Spiegel der männlichen Geschlechtshormone wieder normalisieren. Eine ungenügende Cortisol-Ersatzdosis führt durch zu hohe Androgenspiegel zu einer beschleunigten Knochenreifung und vorübergehend zu beschleunigtem Wachstum. Vorübergehend deshalb, weil die Pubertätsentwicklung und damit dann auch der Wachstumsabschluss in dieser Situation zu früh eintreten und die Kinder schliesslich viel kleiner werden, als von den Elterngrössen zu erwarten gewesen wäre.
Zur Überwachung der Therapie werden in regelmässigen Abständen Blutentnahmen gemacht, in denen vor allem die verschiedenen Vorstufenhormone bestimmt werden. Zur Kontrolle der Knochenreifung (biologisches Alter) werden zusätzlich regelmässig Handröntgenbilder angefertigt.

DIABETES
MIT DIABETES GUT LEBEN UND ALT WERDEN
Wurde der Diabetes bei Ihrem Kind erst vor kurzem entdeckt und beginnt jetzt wieder der Alltag in der Familie, in der Schule oder bei der Ausbildung? Möchten Sie Änderungen in der bestehenden Insulintherapie vornehmen, weil sie nicht zufrieden sind oder den Alltag flexibler gestalten möchten? Dies sind Situationen, bei denen eine persönliche, professionelle und umfassende Betreuung entscheidend helfen kann.
Wir wollen Kindern und Jugendlichen ermöglichen, ihren Diabetes zu kontrollieren, damit Wachstum und Entwicklung normal verlaufen
Gleichzeitig soll die Behandlung den betroffenen Kindern einen möglichst normalen Alltag ermöglichen und durch eine gute Einstellung diabetischen Langzeitproblemen vorgebeugt werden.
Im Rahmen der persönlichen Betreuung werden Behandlungsplan, die Insulintherapie und die Blutzuckermessungen den individuellen und familienspezifischen Bedürfnissen angepasst. Dabei kommen (je nach Bedürfnis des Kindes und der Familie) modernste Technologien wie zum Beispiel eine Insulinpumpe oder kontinuierliche Blutzuckermessungen zum Zug. Die Sprechstunde dient dazu, die aktuelle Situation zu diskutieren und Behandlungsziele sowie -strategien den Bedürfnissen des Kindes oder des Jugendlichen und der Familie anzupassen. Unsere Sprechstunde ist allen zugänglich, entweder nach direkter Anmeldung oder durch ärztliche Zuweisung.
Zu einer gesamtheitlichen Betreuung gehören je nach Situation und Altersgruppe: Diabetologe, Kinderarzt / Hausarzt, Ernährungs- und Diabetesberater und Psychologen. In der Regel koordiniert und organisiert der Diabetologe die Betreuung. Unser Ziel ist es, in jedem Fall eng mit den lokal vorhandenen Ressourcen zusammenzuarbeiten.
ERFAHRUNG ANDERER BETROFFENER FAMILIEN
Für die betroffenen Kinder und Eltern ist es oft hilfreich, wenn Sie von Erfahrungen anderer betroffener Familien hören. Deswegen empfehlen wir allen Familien, Mitglied beim Verein "Swiss Diabetes Kids" zu werden. Die Mitgliedschaft ist kostenlos; der Verein hat sich zum Ziel gesetzt, Familien mit diabetischen Kindern zu unterstützen und ihnen eine optimale Informations- und Austauschplattform zu bieten.